Une politique du médicament au service de la sécurité sociale
Wathelet Thierry
Santé conjuguée n° 38 - octobre 2006

Il ne faut pas être un grand observateur de la vie politique pour s’apercevoir que le politique a mis en place ces dernières années des stratégies pour mieux contrôler les dépenses liées aux médicaments. Pourquoi un tel acharnement, quel en sont les enjeux, les motivations et les objectifs escomptés? Une interview de François Sumkay, médecin, directeur médical à l’Alliance nationale des mutualités chrétiennes, co-president de la Commission des profils des médecins généralistes
Pour pouvoir cerner au mieux ces questions, quelques petits rappels s’imposent. Le système de la sécurité sociale belge, même s’il reste dans certains domaines lacunaires, est néanmoins l’un des plus performants d’Europe, voir du monde. Si nous voulons pouvoir le sauvegarder, il nous faut garder trois priorités : le respect de la qualité à la fois des services rendus et des produits fournis, l’accessibilité de ceux-ci à tous les citoyens, et la pérennité du système basé sur la solidarité. Pour atteindre ce triple objectif, le ministre de la Santé est conseillé par un organe de gestion appelé Comité d’assurance. Contrairement à d’autres pays, le nôtre a ceci de particulier que les mutuelles sont co-gestionnaires du système des soins de santé. A ce titre, elles participent au comité d’assurance de l’INAMI, lequel a pour mission d’émettre des propositions de gestions et de décisions à transmettre au ministre. Elles représentent donc les « utilisateurs » des soins et ceci à parité avec les prestataires de soins. Une telle représentation devait per- mettre de gérer à la fois la qualité de l’offre de soins et sa pérennité. Se préoccuper du coût des
médicaments au service de
la sécurité sociale et de la
solidarité
En observant l’étude faite par la
mutualité chrétienne sur la répartition
des coûts des soins de santé au sein de
ses affiliés, on se rend compte que
58% des coûts des prestations pharmaceutiques et 66% des autres coûts de
soins de santé sont consommés par
seulement 6% de la population. Avec
de tels chiffres, il est aisé d’imaginer
que les assurances privées, en ciblant
les 94% restant pourraient facilement
y trouver leur compte. Pour la frange
marginale, elles proposeraient, au
mieux, des «surprimes» importantes
ou au pire, les délaisseraient aux
mutuelles. Celles-ci, dépouillées de la
majorité de leurs cotisants (préférant
l’offre des assurances) se verraient
incapable de fournir un service complet et de qualité à l’ensemble de ses
affiliés et principalement aux plus
nécessiteux (dans le sens de ceux qui
en ont le plus besoin).
Dans l’ensemble du budget des soins
de santé, les médicaments représententen 2004 (soit 4,85 milliards d’euros),
et près de 70% de celles-ci sont
attribués aux officines ouvertes (non-
hôpital). En outre, cette part de 19%
reste inexorablement constante ces
dernières années et ceci malgré le fait
que le budget est lui-même élargi par
l’apport d’autres services (tels la revalidation, les maisons de repos…). Ce
qui permet de dire que contrairement
aux apparences, les dépenses liées aux
médicaments ne sont pas constantes,
mais au contraire en augmentation
(entre 1990 et 2000 les honoraires
médicaux ont augmenté de 39% et les
médicaments ont eu plus de 112%
d’augmentation). Enfin, on sait que le
dépassement global du budget des
soins de santé en 2004, qui s’élevait à
513 millions d’euros, était dû pour
73% au seul dépassement du secteur
des médicaments, soit 371 millions
d’euros. On comprend donc aisément
pourquoi le Gouvernement et les
mutuelles sont particulièrement intéressés à mieux contrôler ces dépenses:
le premier par souci d’une saine
gestion du système, les seconds pour
éviter à tout prix la privatisation des
soins de santé synonyme d’une perte
de solidarité conduisant inévitablement à une perte d’accessibilité et de
qualité des soins pour tous.
Pour réaliser la gestion du système,
chaque année, au sein du Comité d’assurance, on construit le budget pour
l’année suivante en attribuant des
enveloppes par secteur, sur base d’un
objectif budgétaire en soins de santé.
Depuis le second Gouvernement de
Verhofstadt, on a obtenu une norme
de croissance de ce budget de 4,5%
19% des dépenses en soins de santé
auquel est ajouté l’index, ce qui correspond pour 2004 à 5,7%, alors que
la croissance du produit intérieur brut
n’était que de 2,7%, soit une intervention de l’état importante dans le
budget de la santé. Mais malgré cet
effort important, il y a eu un dépassement conséquent des dépenses,
dont, comme signalé précédemment,
73% sont liés aux médicaments alors
qu’ils ne représentent que 19% de la
part du budget.
Il faut savoir que depuis le 1er janvier
2002, suite aux pressions du secteur
pharmaceutique, un accord entre le
Gouvernement et les industries
pharmaceutiques a modifié l’arrêté de
1980 définissant les règles d’attribution des budgets par enveloppe. Un
nouvel arrêté a permis de sortir le secteur des médicaments (et uniquement
lui !) de cette réglementation à
l’intérieur des soins de santé. En effet,
c’est le seul secteur dont l’enveloppe
budgétaire est définie par le Gouvernement lui-même et non plus par le
Comité d’assurance de l’INAMI.
Ceci permet de comprendre combien
les enjeux sont énormes et dépassent
à la fois le champ de la santé et le seul
niveau de politique belge.
Le prix du médicament et
son remboursement: quel
chemin ?
Un premier constat à faire est celui de
l’inexistence jusqu’à ce jour d’un prix
unique européen. Chaque pays négocie pour lui-même.
En Belgique, le prix d’un produit se
négocie… au ministère des Affaires
économiques. C’est là que sera fixé
un prix maximal. Cependant, il faut
savoir qu’aucune transparence quant
au coût réel de production n’est fourni
par la société pharmaceutique.
Une fois le produit enregistré et le prix
fixé, la société peut enclencher deux
parcours différents: soit elle souhaite
obtenir un remboursement pour celui-
ci, soit elle décide de le mettre directement sur le marché, sans remboursement. Elle pourra alors, par la suite,
introduire un dossier pour l’obtention
de celui-ci dans un second temps (en
fonction par exemple de sa pénétration
sur le marché).
Si elle choisit la voie du remboursement, il lui faut introduire un dossier
auprès de la Commission de remboursement. Celle-ci comporte 22
membres avec droit de vote, dont 8
représentants des mutuelles, 7 académiques (nommé par le ministre), 4
médecins (ABSyM et Cartel), 3 pharmaciens. A noter qu’il y a également
des membres sans droit de vote, mais
qui assistent de droit et peuvent intervenir dans les débats de la Commission de remboursement, en l’occurrence les représentants pour le ministre
des Affaires sociales, pour la Santé
publique, et pour les Affaires économiques, et surtout 2 représentants
effectifs de l’industrie pharmaceutique
et 2 suppléants (mais qui sont toujours
présents aux réunions!).
La Commission a 180 jours pour donner sa réponse: au jour 60, la commission donne à la société son avis sur
l’aspect scientifique de la molécule
permettant ainsi à celle-ci de compléter son dossier.
Au bout du 150ème jour, la Commission
donne son avis au ministre, qui a 30
jours pour donner ou non son accord.
Au sein de la Commission, le vote doit
se faire à majorité des deux tiers, et le
vote doit porter en faveur et en défaveur du produit. Il y a donc un premier
vote en faveur du remboursement. Si
la majorité n’est pas obtenue, il y aura
un second vote en défaveur. Si la
majorité des deux tiers n’est pas
obtenue non plus, cela signifie que la
Commission ne peut donner d’avis. Le
ministre se retrouve seul à devoir
prendre la décision, la Commission
n’ayant pu donner d’avis et ne pouvant
pas non plus transmettre les conclusions des débats.
En outre, un ministre a toujours le droit
de déroger aux avis de la Commission,
soit pour des raisons budgétaires, soit
pour des raisons sociales.
Se préoccuper du coût des
médicaments au service de
la sécurité sociale et de la
solidarité
En observant l’étude faite par la
mutualité chrétienne sur la répartition
des coûts des soins de santé au sein de
ses affiliés, on se rend compte que
58% des coûts des prestations pharmaceutiques et 66% des autres coûts de
soins de santé sont consommés par
seulement 6% de la population. Avec
de tels chiffres, il est aisé d’imaginer
que les assurances privées, en ciblant
les 94% restant pourraient facilement
y trouver leur compte. Pour la frange
marginale, elles proposeraient, au
mieux, des «surprimes» importantes
ou au pire, les délaisseraient aux
mutuelles. Celles-ci, dépouillées de la
majorité de leurs cotisants (préférant
l’offre des assurances) se verraient
incapable de fournir un service complet et de qualité à l’ensemble de ses
affiliés et principalement aux plus
nécessiteux (dans le sens de ceux qui
en ont le plus besoin).
Dans l’ensemble du budget des soins
de santé, les médicaments représententen 2004 (soit 4,85 milliards d’euros),
et près de 70% de celles-ci sont
attribués aux officines ouvertes (non-
hôpital). En outre, cette part de 19%
reste inexorablement constante ces
dernières années et ceci malgré le fait
que le budget est lui-même élargi par
l’apport d’autres services (tels la revalidation, les maisons de repos…). Ce
qui permet de dire que contrairement
aux apparences, les dépenses liées aux
médicaments ne sont pas constantes,
mais au contraire en augmentation
(entre 1990 et 2000 les honoraires
médicaux ont augmenté de 39% et les
médicaments ont eu plus de 112%
d’augmentation). Enfin, on sait que le
dépassement global du budget des
soins de santé en 2004, qui s’élevait à
513 millions d’euros, était dû pour
73% au seul dépassement du secteur
des médicaments, soit 371 millions
d’euros. On comprend donc aisément
pourquoi le Gouvernement et les
mutuelles sont particulièrement intéressés à mieux contrôler ces dépenses:
le premier par souci d’une saine
gestion du système, les seconds pour
éviter à tout prix la privatisation des
soins de santé synonyme d’une perte
de solidarité conduisant inévitablement à une perte d’accessibilité et de
qualité des soins pour tous.
Pour réaliser la gestion du système,
chaque année, au sein du Comité d’assurance, on construit le budget pour
l’année suivante en attribuant des
enveloppes par secteur, sur base d’un
objectif budgétaire en soins de santé.
Depuis le second Gouvernement de
Verhofstadt, on a obtenu une norme
de croissance de ce budget de 4,5%
19% des dépenses en soins de santé
auquel est ajouté l’index, ce qui correspond pour 2004 à 5,7%, alors que
la croissance du produit intérieur brut
n’était que de 2,7%, soit une intervention de l’état importante dans le
budget de la santé. Mais malgré cet
effort important, il y a eu un dépassement conséquent des dépenses,
dont, comme signalé précédemment,
73% sont liés aux médicaments alors
qu’ils ne représentent que 19% de la
part du budget.
Il faut savoir que depuis le 1er janvier
2002, suite aux pressions du secteur
pharmaceutique, un accord entre le
Gouvernement et les industries
pharmaceutiques a modifié l’arrêté de
1980 définissant les règles d’attribution des budgets par enveloppe. Un
nouvel arrêté a permis de sortir le secteur des médicaments (et uniquement
lui !) de cette réglementation à
l’intérieur des soins de santé. En effet,
c’est le seul secteur dont l’enveloppe
budgétaire est définie par le Gouvernement lui-même et non plus par le
Comité d’assurance de l’INAMI.
Ceci permet de comprendre combien
les enjeux sont énormes et dépassent
à la fois le champ de la santé et le seul
niveau de politique belge.
Le prix du médicament et
son remboursement: quel
chemin ?
Un premier constat à faire est celui de
l’inexistence jusqu’à ce jour d’un prix
unique européen. Chaque pays négocie pour lui-même.
En Belgique, le prix d’un produit se
négocie… au ministère des Affaires
économiques. C’est là que sera fixé
un prix maximal. Cependant, il faut
savoir qu’aucune transparence quant
au coût réel de production n’est fourni
par la société pharmaceutique.
Une fois le produit enregistré et le prix
fixé, la société peut enclencher deux
parcours différents: soit elle souhaite
obtenir un remboursement pour celui-
ci, soit elle décide de le mettre directement sur le marché, sans remboursement. Elle pourra alors, par la suite,
introduire un dossier pour l’obtention
de celui-ci dans un second temps (en
fonction par exemple de sa pénétration
sur le marché).
Si elle choisit la voie du remboursement, il lui faut introduire un dossier
auprès de la Commission de remboursement. Celle-ci comporte 22
membres avec droit de vote, dont 8
représentants des mutuelles, 7 académiques (nommé par le ministre), 4
médecins (ABSyM et Cartel), 3 pharmaciens. A noter qu’il y a également
des membres sans droit de vote, mais
qui assistent de droit et peuvent intervenir dans les débats de la Commission de remboursement, en l’occurrence les représentants pour le ministre
des Affaires sociales, pour la Santé
publique, et pour les Affaires économiques, et surtout 2 représentants
effectifs de l’industrie pharmaceutique
et 2 suppléants (mais qui sont toujours
présents aux réunions!).
La Commission a 180 jours pour donner sa réponse: au jour 60, la commission donne à la société son avis sur
l’aspect scientifique de la molécule
permettant ainsi à celle-ci de compléter son dossier.
Au bout du 150ème jour, la Commission
donne son avis au ministre, qui a 30
jours pour donner ou non son accord.
Au sein de la Commission, le vote doit
se faire à majorité des deux tiers, et le
vote doit porter en faveur et en défaveur du produit. Il y a donc un premier
vote en faveur du remboursement. Si
la majorité n’est pas obtenue, il y aura
un second vote en défaveur. Si la
majorité des deux tiers n’est pas
obtenue non plus, cela signifie que la
Commission ne peut donner d’avis. Le
ministre se retrouve seul à devoir
prendre la décision, la Commission
n’ayant pu donner d’avis et ne pouvant
pas non plus transmettre les conclusions des débats.
En outre, un ministre a toujours le droit
de déroger aux avis de la Commission,
soit pour des raisons budgétaires, soit
pour des raisons sociales.
Les moyens d’actions
1. La promotion des médicaments moins chers Un des chantiers mis en place a été celui d’une certaine promotion du médicament moins cher, d’une part en définissant un cadre légal, pour le produit générique et d’autre part, en er introduisant, depuis le 1 juin 2001, le système de remboursement de référence. Un générique est donc, de par la loi, un médicament « essentiellement similaire» à celui de marque dont la molécule est hors brevet (vingt ans après le dépôt de brevet): même composition, même qualité et même bio- disponibilité afin d’assurer à chaque malade « l’équivalence thérapeutique». En outre, son prix de vente doit être inférieur à l’original d’au moins 30% (1er juillet 2005). 2. Le système de remboursement de référence Depuis l’introduction de ce système, le montant du remboursement d’une spécialité originale dite « de référence », dont le brevet est expiré et pour laquelle il y a un générique disponible sur le marché, est limité au montant maximum remboursé pour «son générique». De ce faits, lorsque cette spécialité est prescrite, la différence de prix est entièrement à charge du patient! Prenons un exemple : soit le conditionnement d’une molécule originale qui coûte 20 euros remboursée en catégorie B. L’assuré ordinaire sera remboursé à 75%, soit 15 euros pour la sécurité sociale et 5 euros à sa charge. Arrive sur le marché un générique. Celle-ci coûtera 14 euros puisqu’elle est un générique, toujours remboursée à 75% soit un coût de 10,5 euros pour la sécurité sociale (gain 4,5 euros ) et de 3,5 euros pour le patient (gain de 1,5 euros ). Par contre, si on lui prescrit la molécule de référence, toujours à 20 euros,le montant de référence s’alignera sur celui du générique: soit un remboursement de 10,5 euros et donc 9,5 euros à sa charge au lieu de 5 euros initialement (soit une perte pour le patient de 4,5 euros sur la molécule originale et de 6 euros sur le générique!). Prescrire la molécule de référence alors qu’il existe un générique sur le marché est donc au détriment de son patient !! Et ceci sera encore plus flagrant pour les «assurés préférentiels » (BIM/VIPO) dont le pour- centage de remboursement (85%) est plus élevé déjà au départ. De même, plus le prix du générique est bas (- 50% par exemple) plus le bénéfice pour la sécurité sociale et pour le patient est important. Selon une étude de la mutualité chrétienne, si tous les médicaments pour lesquels il existe une alternative générique et qui ont été prescrits en 2004 avaient été remplacés par leurs équivalents les moins chers, cela aurait représenté une économie globale de 60 millions d’euros pour les patients belges, et une économie de 90 millions d’euros pour l’assurance maladie. 3. Limitation réglementaire des indications remboursées Une des tâches de la Commission de remboursement est de déterminer, voire négocier, l’attribution des «chapitres» (de l’arrêté royal sur le rem- boursement des médicaments) dans lesquels les différentes spécialités seront inscrites pour accéder au remboursement : Chapitre I: la spécialité est remboursée sur simple prescription, sans «contrôle» systématiquement organisé, bien que la législation stipule que seules les indications enregistrées par la santé publique pour cette spécialité entrent en ligne de compte pour le remboursement. Chapitre II : la spécialité est remboursée sur simple prescription, et il y a un contrôle systématique «a posteriori», organisé à partir des profils des prescripteurs pour évaluer leur respect des recommandations de bonnes pratiques sur l’utilisation de la spécialité concernée. Chapitre IV: la spécialité n’est remboursée qu’après un accord préalable du médecin conseil de la mutuelle, chargé de vérifier si les conditions de remboursement spécifiques de la spécialité concernée sont remplies chez le patient. Le passage de toute spécialité du chapitre IV vers le I ou le II ne se fera pas sans exigence soit d’une baisse de prix soit d’une neutralité de son coût (pour le ch.II).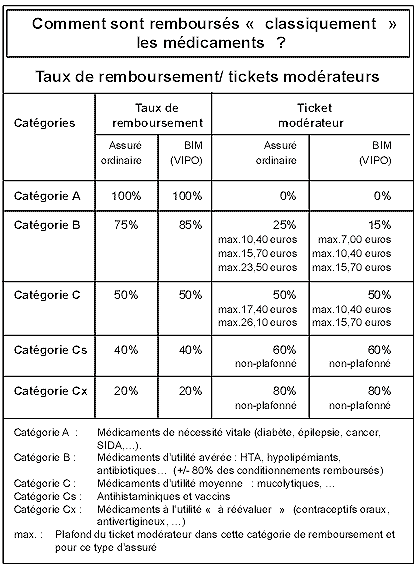 4. La responsabilisation des
médecins
Une manière de pouvoir mieux contrôler les dépenses liées aux médicaments est de davantage responsabiliser
le prescripteur. C’est compréhensible,
surtout lorsqu’on considère l’impact
financier, pour le patient, du choix du
médecin entre la spécialité originale
qui n’a pas aligné son prix, et le
générique. Cependant, il faut pour cela
lui donner les outils et les moyens
adéquats pour pouvoir appréhender
cette « nouvelle mission » : une
politique claire basée sur des evidence
base medecine accessibles et pas
seulement sur des critères économiques, la valorisation de la bonne
pratique plutôt que la stigmatisation
du mauvais prescripteurs, les acteurs
de terrain comme véritables partenaires dans la construction de celle-ci
et des procédures administratives
adaptées à la réalité du terrain, tout
cela centré avant tout sur les trois
principes fondamentaux: le respect de
la qualité à la fois des services rendus
et des produits fournis, l’accessibilité
de ceux-ci et la pérennité du système
basé sur la solidarité.
4. La responsabilisation des
médecins
Une manière de pouvoir mieux contrôler les dépenses liées aux médicaments est de davantage responsabiliser
le prescripteur. C’est compréhensible,
surtout lorsqu’on considère l’impact
financier, pour le patient, du choix du
médecin entre la spécialité originale
qui n’a pas aligné son prix, et le
générique. Cependant, il faut pour cela
lui donner les outils et les moyens
adéquats pour pouvoir appréhender
cette « nouvelle mission » : une
politique claire basée sur des evidence
base medecine accessibles et pas
seulement sur des critères économiques, la valorisation de la bonne
pratique plutôt que la stigmatisation
du mauvais prescripteurs, les acteurs
de terrain comme véritables partenaires dans la construction de celle-ci
et des procédures administratives
adaptées à la réalité du terrain, tout
cela centré avant tout sur les trois
principes fondamentaux: le respect de
la qualité à la fois des services rendus
et des produits fournis, l’accessibilité
de ceux-ci et la pérennité du système
basé sur la solidarité.
 A quand une politique
sociale européenne?
S’il est vrai que ces stratégies ont déjà
porté des fruits, elles sont loin d’être
suffisantes. Des actions complémentaires devraient pouvoir se mettre en
place. Celles-ci viseraient davantage
des moyens de pression et de contrôle
sur le pouvoir des entreprises pharmaceutiques. Cependant, actuellement
nous manquons cruellement de
moyens d’actions au niveau le plus
efficient, à savoir au niveau mondial
et européen, particulièrement en
matière de transparence des prix. La
problématique des médicaments n’est
pas seulement un problème de santé,elle est essentiellement une question
économique.
De 1991 à 2001 le «return» moyen
des 500 meilleures sociétés fluctuait
entre 2,4% (en 1992) à 5% (en 1999).
Sur cette même période, celui des
sociétés pharmaceutiques surfait sur
des vagues bien plus impressionnantes, se situant entre 11,5% et
18,6%. Une telle discordance de profit
ne peut nous laisser indifférents. En
effet, il serait logique et souhaitable
qu’une part de ce profit soit, d’une
manière ou d’une autre, ristourné au
système des soins de santé. Pour cela,
des choix politiques courageux
devraient être posés. En effet, seule
une politique sociale européenne forte
est apte à pouvoir influencer voir infléchir la politique économique mondiale. Qui est prêt à relevé ce défi ?
Quelle(s) organisation(s) seront prêtes
à promouvoir la solidarité mondiale
comme valeur de référence du modèle
économique?
A quand une politique
sociale européenne?
S’il est vrai que ces stratégies ont déjà
porté des fruits, elles sont loin d’être
suffisantes. Des actions complémentaires devraient pouvoir se mettre en
place. Celles-ci viseraient davantage
des moyens de pression et de contrôle
sur le pouvoir des entreprises pharmaceutiques. Cependant, actuellement
nous manquons cruellement de
moyens d’actions au niveau le plus
efficient, à savoir au niveau mondial
et européen, particulièrement en
matière de transparence des prix. La
problématique des médicaments n’est
pas seulement un problème de santé,elle est essentiellement une question
économique.
De 1991 à 2001 le «return» moyen
des 500 meilleures sociétés fluctuait
entre 2,4% (en 1992) à 5% (en 1999).
Sur cette même période, celui des
sociétés pharmaceutiques surfait sur
des vagues bien plus impressionnantes, se situant entre 11,5% et
18,6%. Une telle discordance de profit
ne peut nous laisser indifférents. En
effet, il serait logique et souhaitable
qu’une part de ce profit soit, d’une
manière ou d’une autre, ristourné au
système des soins de santé. Pour cela,
des choix politiques courageux
devraient être posés. En effet, seule
une politique sociale européenne forte
est apte à pouvoir influencer voir infléchir la politique économique mondiale. Qui est prêt à relevé ce défi ?
Quelle(s) organisation(s) seront prêtes
à promouvoir la solidarité mondiale
comme valeur de référence du modèle
économique?
Documents joints
Cet article est paru dans la revue:
Santé conjuguée, n° 38 - octobre 2006
La santé, la maladie, c’est toute une vie
Sur base d’interviews réalisés conjointement par Natalie Rasson et Xavier Dubois, licencié en éducation permanente, travailleurs en santé communautaire à la maison médicale Norman Bethune. Le temps de l’attente est aussi celui de la réflexion sur(…)
Présentation de la maison médicale Norman Bethune
Fondée en 1972, la maison médicale Norman Bethune est implantée dans la partie populaire de Molenbeek, une commune bruxelloise qui subissait à l’époque la mort de son riche tissu industriel adapté à une économie désormais obsolète(…)
Chacun son tour : comment mieux attendre ?
Nous avons tous été confrontés, au moins une fois dans notre vie, à une salle d’attente de médecin, que l’on soit malade chronique ou non. Nous serons tous d’accord pour admettre que plus le temps d’attente(…)
Les temps sont pleins à Molenbeek
Il était une fois un questionnement du service social qui se demandait comment les patients vivaient l’attente parfois très longue en les locaux de la maison médicale Norman Bethune. On aurait pu recueillir des « oui(…)
Les pages 'actualités' du n° 38
Edito
Au départ, l’équipe de la maison médicale Norman Bethune s’inquiète du temps d’attente des patients avant de passer en consultation : est-ce trop long et si oui quelles solutions aimeraient-ils voir mettre en place ? Deux(…)
De la violence des élections en système limbique
Les syndicats de médecins viennent de vivre leur troisième scrutin. Deux syndicats, deux conceptions s’affrontaient. D’un trait schématique, celle de l’ABSyM s’articule autour d’un objectif de défense professionnelle pure et dure, et sert principalement les poids(…)
En un combat inégal: la médecine générale ébranlée
Elections syndicales des médecins 2006, l’analyse du GBO.
Pour une politique du médicament en 2006
En juin 2006, la Fédération des maisons médicales a organisé deux clubs de réflexion sur la politique du médicament. Ces clubs visaient: A confronter la connaissance que nous avons de cette politique avec la réalité; A(…)
Nouvelles de l’Europe du médicament
A l’occasion de l’assemblée générale du Groupe de recherche et d’action pour la santé, Danièle Bardelay, membre fondatrice de la revue Prescrire, a dressé un intéressant tableau de l’« Europe du médicament » et notamment des(…)
Des histoires de tous les jours
Frustration, déception, joie, colère, besoin de reconnaissance. Les sentiments des patients et des soignants sont épars… mais souvent similaires. Pourtant qu’il est dur de concilier les aspirations des uns et des autres ! Comme souvent, le(…)
Une politique du médicament au service de la sécurité sociale
Il ne faut pas être un grand observateur de la vie politique pour s’apercevoir que le politique a mis en place ces dernières années des stratégies pour mieux contrôler les dépenses liées aux médicaments. Pourquoi un(…)
Croissance contre santé, quelle responsabilisation du malade?
Si rendre les personnes responsables de leur santé peut paraître un projet mobilisateur, encore faut-il en garder la finalité à l’esprit. S’agit-il de favoriser l’autonomie des bien-portants et des patients ou de les sacrifier au dogme(…)