Travailler en réseau : le patient schizophrène et son médecin généraliste
Daron Anne
Santé conjuguée n° 49 - juillet 2009
Les médecins généralistes sont en première ligne face à des problématiques de santé mentale auxquelles ils sont mal préparés. Pourtant, ils ont un rôle bien spécifique à jouer et une place à prendre dans le réseau qui doit, idéalement, accompagner le patient.
Mes premières expériences en médecine générale m’ont rapidement confrontée à la réalité de la psychose. C’était d’autant plus effrayant que jamais auparavant, je n’avais eu de contact rapproché avec la psychiatrie au-delà de quelques cours théoriques. Ma première année d’assistanat se déroula dans le décor semi-rural d’une ville de 5000 habitants. Pour la deuxième année, j’ai choisi une pratique citadine dans une maison médicale au forfait dont la majorité des patients sont précarisés, parfois sans papiers. Dans ce contexte, la santé mentale occupe une place de choix tant elle est déplorable chez la plupart des patients. Quotidiennement, je me retrouve face à un mur d’interrogations… Quelle prise en charge ? Quelle responsabilité ? A quelle porte frapper ? Comment éviter la crise, les ennuis ?De la campagne à la ville
Dans les deux types de milieu que j’ai connus au début de ma pratique médicale, les troubles schizophréniques ne manquent pas et j’aurais des difficultés à jurer que la prévalence soit différente dans les deux types de populations rencontrées. Mais il y a une certitude : l’évolution de la pathologie et son pronostic sont liés au niveau social dans lequel évolue la personne souffrante. Les pratiques seront dès lors différentes. Le travail semi-rural est davantage axé sur la prévention et la détection de la pathologie. Le médecin généraliste doit briser le silence emmurant des familles que, par ailleurs, il connaît bien. Par contre, en ville, le patient frappe lui-même à la porte lorsque la maladie est déjà bien avancée. Le médecin enfile alors une autre veste. Les situations sont lourdes et épuisantes car la maison médicale est souvent le seul lien que le malade conserve avec la société. Il est donc primordial de nourrir ce lien afin de maintenir le patient le plus proche possible de la réalité. C’est là que le travail en équipe récolte ses fruits. Il permet à chacun des intervenants de se décharger du poids de ces situations fréquemment sans espoir mais également d’aider le patient à mieux vivre sa maladie grâce aux ressources de la multidisciplinarité : coups de pouces médicaux, sociaux, infirmiers, physiothérapeutiques, psychologiques… La pluridisciplinarité est un espoir supplémentaire de trouver une stabilité dans une maladie où la solitude est la pire des souffrances.Une histoire si banale
X., la trentaine, fils aîné d’une famille nombreuse. Retournons quelques années en arrière… A sa sortie de rhétorique, notre jeune promu s’envole outre Atlantique pour une année sabbatique. Il est livré à lui-même une année entière et en revient bien différent. L’année suivante, il s’inscrit à des études de droit. Ensuite les choses évoluent assez nébuleusement… Entre escapades à l’étranger, drogue, prison et paternité, notre patient fait épisodiquement irruption dans le milieu familial, sans explication, sans discussion… juste quelques propos allumés et des attitudes surprenantes en guise de témoignage, traduction de la souffrance qu’il porte en lui et que personne ne peut saisir. En 2005, le médecin généraliste est consulté une première fois. Notre aventurier rentre de voyage… Il est bizarre ! Impossible pour le médecin d’éclaircir les souvenirs du globe trotter, qui sera orienté vers un psychiatre qui conclut à un trouble psychotique. Mais le patient refuse tout suivi. La famille se renferme et ne consulte jamais le médecin traitant, les rares tentatives de dialogue sont un échec. Difficulté de la compréhension, douleur de la réalité… Malgré tout, le jeune adulte est mis en incapacité de travail. La cellule de réintégration du CPAS l’assiste dans la recherche d’un travail, un hôpital de jour est prêt à prendre le relais… Autant de tentatives avortées ! La famille est déboussolée et peu participative. Les parents ressentent une ingérence du corps médical dérangeante dans les affaires familiales. Deux ans plus tard, les choses se débloquent. Le médecin généraliste rédige un certificat circonstancié qui ne sera utilisé que huit mois plus tard par les parents enfin décidés à agir. Le patient est alors emmené dans un hôpital psychiatrique duquel il fuguera trois semaines plus tard. Six autres mois nébuleux « à la rue »… En juillet 2008, X. est de retour. Un unique contact a lieu avec son médecin traitant, sans aborder le fond du problème, la seule demande formulée étant la prescription d’antidépresseur recommandée par la maman. Novembre 2008, coup de théâtre ! La famille exténuée par la situation décide d’agir. Une nouvelle hospitalisation inaugurée par une mise en observation s’organise. Des choses se mettent enfin en place, prenant en considération toute la complexité du problème. Le retour à domicile s’envisage. Pourtant, l’assistant social du CPAS chargé de la réinsertion sociale ne reçoit pas bon accueil au domicile du patient. Le psychologue chargé du soutien n’a pas encore été recontacté par le principal intéressé… Le médecin traitant n’a eu aucun contact avec la famille depuis la mise en observation. Tout reste à faire !La place du généraliste
La philosophie de la médecine générale s’est construite autour de cette place particulière qu’occupe le généraliste : la première ligne. C’est notre originalité et notre richesse, mais c’est cette place aussi qui nous confronte « en direct » aux problèmes. Le rôle du généraliste sera d’assurer la détection des problèmes, la continuité des soins et le soutien aux familles. La détection rapide du problème favorisera la précocité du traitement. Un lien a été établi entre la durée d’une psychose non traitée et son évolution. Reconnaître la pathologie réduit l’affection aiguë. Mais le diagnostic de la maladie psychotique est difficile et se pose souvent après une évolution lente. La maladie donne alors l’impression qu’elle se déclare sans préavis alors que l’on n’avait pas pris garde à la phase prodrômale. Il est important d’être attentif à toute « rupture » dans le comportement par rapport aux attitudes antérieures, rupture souvent perçue rétrospectivement. Malheureusement, si les signes prodromiques peuvent apporter une aide, ils ne sont pas suffisamment fiables pour poser à eux seuls le diagnostic. Ainsi, force est de constater que les critères de la schizophrénie sont en de nombreux points similaires aux caractéristiques d’une adolescence difficile. Les symptômes psychotiques présents à l’adolescence ne sont pas synonymes de schizophrénie, ils sont fréquents lors d’épisodes thymiques graves ou peuvent s’associer à la problématique de la consommation de toxiques et en particulier de haschisch. La « continuité des soins » est une tâche bien ardue lorsqu’il s’agit de santé mentale et de la faible compliance thérapeutique qui y est souvent associée. Pourtant, le médecin généraliste a une place de choix dans la tour de guet… Si le contact avec le patient est réduit, le contact avec la famille et les situations de la vie quotidienne donnent généralement au médecin de famille l’occasion de rester informé de l’évolution du patient et donc de rester alerte pour réagir en cas de doute. La continuité des soins implique également une information constante au patient et à son entourage. La difficulté est que la majorité des malades ignorent qu’ils souffrent. Ils pensent que c’est le monde qui est un cauchemar et ne se reconnaissent pas comme une personne souffrante. Une bonne implication en médecine générale permet de combattre l’anosognosie et de favoriser l’observance thérapeutique. La place du médecin de famille est primordiale dans le soutien, l’accompagnement et l’explication, c’est à lui de replacer le patient et la famille au centre de la relation. Ce qu’il faut traiter n’est pas le délire du patient mais la souffrance du malade et de sa famille. La prise en charge doit être totale. D’autres difficultés attendent le généraliste : le problème de la contrainte à se soigner, les contacts difficiles avec le milieu psychiatrique, la culpabilité à gérer quand cela se passe mal… Passons-les en revue. Il est difficile de faire accepter au patient qu’il fait fausse route et qu’il devrait se prendre en charge, surtout lorsqu’il voit le monde avec d’autres lunettes : la contrainte est alors le dernier recours. La mise en observation donne parfois au médecin l’impression de « trahir » son patient au risque de le perdre après la procédure, si celle-ci se passe mal ? La honte, la crainte, la révolte s’emparent quelquefois de l’entourage qui préfère couper les ponts avec le médecin traitant. Trois obstacles sont régulièrement cités par les médecins généralistes dans leurs échanges avec le milieu psychiatrique. Le premier tourne autour de la notion d’urgence. Les réalités vécues par le généraliste et par les institutions psychiatriques sont radicalement différentes. Il est utile de relativiser la notion d’urgence en psychiatrie mais urgence réelle ou non, il est bien difficile de trouver un rendez-vous chez un psychiatre ou une hospitalisation dans des délais « corrects ». Il faut ensuite déplorer le déficit de communication. Alors qu’on parle de continuité des soins et que l’on tente de favoriser le retour des patients psychiatriques à domicile, la transmission des informations au généraliste fait souvent défaut. Dans le sens inverse également, rares sont les informations du dossier médical général qui parviennent à l’équipe psychiatrique. A qui la faute ? Enfin, le statut d’indépendant du généraliste l’empêche souvent de participer aux réunions de concertation, ce qui est interprété comme un manque d’intérêt et un refus de collaboration. Conclusion : le généraliste reste tenu à l’écart. La gestion du doute en médecine générale est une problématique bien connue. Quand la situation médicale n’a pas été correctement appréhendée, le sentiment de culpabilité risque de s’emparer du médecin. Qui sera responsable des débordements ? Il y a la responsabilité « légale », mais il y a également la culpabilité personnelle du médecin qui remet en question ses attitudes thérapeutiques et aussi la culpabilité par rapport à la confiance des familles.Le travail en réseau
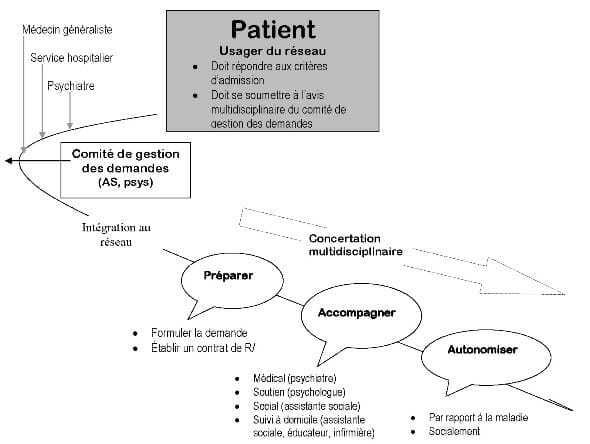
Les questions de prévention, de soins et de réinsertion sont interdépendantes. Elles constituent les multiples facettes d’intervention dans lesquelles les données « bio-psycho-sociales » sont intriquées. C’est pourquoi le travail en réseau est essentiel pour l’avenir de la santé mentale. Les réseaux de soins, souples et adaptables individuellement selon les intervenants ambulatoires, résidentiels, hospitaliers, généraux, spécialisés… sont capitaux pour ouvrir des portes vers une réintégration sociale. Le réseau n’est pas une solution en soi, mais un moyen. Les partenaires du réseau sont nombreux Le patient est usager mais surtout acteur du réseau. Il faut faire alliance avec lui. Sa famille en est le premier cercle. Il faut utiliser la compétence des familles et ouvrir le dialogue. Les groupes de soutien sont nécessaires et importants. Mais pour aider davantage la famille, il faudrait l’impliquer dans la prise en charge. Le médecin généraliste : il est prétentieux de le représenter comme un maillon identique au maillon des intervenants psychosociaux… Peut-être devrions-nous lui donner un rôle de « mousqueton » qui permet de refermer la chaîne. On ne demande pas au médecin de famille de se substituer au psychiatre, par contre on lui demande d’être correctement informé pour mener le maillon du patient vers le reste d’une chaîne solide et de garder un œil sur la vie quotidienne du patient psychotique, comme il le fait pour tout patient souffrant d’une pathologie chronique. Le psychiatre assurera le suivi du patient selon les besoins. Cependant, il serait profitable pour tous de renforcer la collaboration entre les proches, le généraliste et le psychiatre. Le psychologue a un rôle multiple. Tout d’abord, il aidera à analyser la demande du patient et à évaluer si cette dernière est recevable. Ensuite, il assurera un double suivi, mêlant le soutien ponctuel dans les moments de souffrance ou de crise à des entretiens réguliers programmés visant le changement à long terme chez les patients stabilisés. Les intervenants sociaux interviendront lors de la stabilisation de la maladie et du retour à domicile. La gestion du handicap social dont souffrent les patients est primordiale à leur retour. Le comité de concertation multidisciplinaire serait composé du patient, d’un membre de sa famille, du psychiatre, du psychologue, du généraliste, de l’acteur social « référent ». Cette concertation permettrait d’évaluer la prise en charge, l’évolution et de réajuster les objectif. A cette liste doivent s’ajouter les différentes autorités qui soutiennent le patient dans la reconnaissance de sa maladie : le médecin conseil de la mutuelle, la police (dans la mise en observation ou dans des mesures d’ordre publique), l’Agence wallonne pour l’intégration des personnes handicapées, les conseils régionaux de la formation, ergothérapeutes et kinésithérapeutes, les services de maintien à domicile, … sans oublier bien sûr le soutien logistique pour l’organisation du réseau. Les rôles du réseau La mission première du réseau est la prise en charge de la personne malade en mettant à sa disposition des intervenants de différents horizons. La richesse du réseau permettra d’agir sur les différentes caractéristiques tant médicales que sociales de la maladie. Le réseau aura aussi à intervenir dans la psycho-éducation. La personne qui développe une psychose et ses proches doivent être informés de la nature du mal. Pourtant, la vérité, difficile à expliquer, décourage parfois les professionnels qui galvaudent une étape éducative qui est primordiale et doit débuter précocement, en travaux individuel et de groupe afin d’assimiler peu à peu les éléments importants concernant la maladie. C’est une prise de conscience collective de la complexité de la maladie, des traitements et de l’importance de la désocialisation. La lutte contre la schizophrénie passe par une connaissance de soi et de sa maladie. Il participera à déstigmatiser la maladie. La stigmatisation des maladies psychiatriques affecte le malade mais aussi la famille, l’environnement, l’entourage parfois sur de nombreuses générations ! Elle entraîne une discrimination négative qui empêche de vivre simplement. Il n’est pas possible d’« éradiquer » la maladie mentale… et il est difficile de la faire accepter comme dans la « normalité ». Il faudrait donc diminuer au maximum cette discrimination.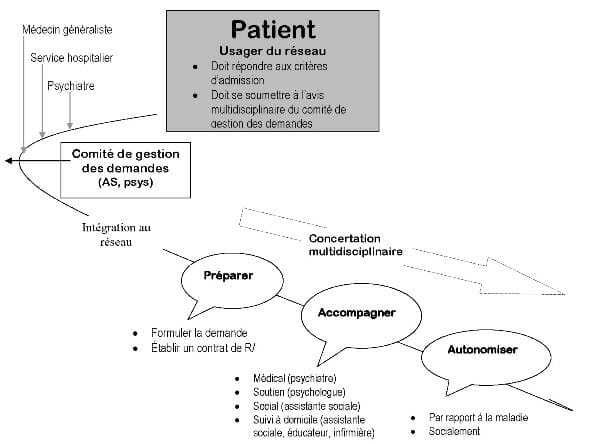
Rendons à César…
Le généraliste reste généraliste. Chaque travailleur en santé mentale a une place et aucun des acteurs ne pourrait se substituer à l’autre. Le médecin généraliste travaillant en solo reste un acteur « limité » dans son intervention par sa pratique solitaire. Il joue pourtant un rôle de porte d’entrée dans le système de soins en santé mentale et le besoin de s’intégrer à une organisation en réseau est réel. En maison médicale, le généraliste a l’opportunité de collaborer avec le reste de l’équipe pour assurer une prise en charge multidisciplinaire de qualité afin que la désinsertion psychosociale reste la plus limitée. Le problème de la schizophrénie est suffisamment fréquent pour concerner le médecin traitant. Il est dès lors primordial pour ce dernier de se sentir interpelé par la problématique pour pouvoir correctement baliser le parcours du patient, d’autant plus dans des milieux sociaux défavorisés où la maison médicale reste le seul lien survivant entre le patient et la société. Il y a beaucoup d’obstacles à une prise en charge correcte, c’est pourquoi il est primordial que les corps médical et para- médical non psychiatriques soient correctement informés pour minimiser les dégâts qu’une prise en charge médiocre pourrait occasionner.Documents joints
Cet article est paru dans la revue:
Santé conjuguée, n° 49 - juillet 2009
Croisement des savoirs : une co-formation avec des personnes du Quart-Monde
En 2007-2008, l’Espace Promotion Santé – Qualité de la Fédération des maisons médicales construisait, en partenariat avec ATD Quart Monde et l’Institut Cardijn, une formation proposant aux intervenants de maisons médicales et d’autres structures de première(…)
« Professionnels de la santé, vous avez un rôle important dans la réalisation de nos projets » : une interpellation du Quart Monde
Ce document s’adresse au monde associatif, aux citoyens, aux professionnels, à tous ceux qui s’engagent pour le respect de la dignité de chacun et agissent pour que les droits fondamentaux soient effectivement assurés à tous. Ce(…)
Pour un renforcement de la promotion de la santé en Communauté française : plaidoyer des acteurs
En 1997, la Communauté française adoptait une position novatrice en Europe, en organisant un cadre légal pour développer une politique de promotion de la santé. Le décret, tout en donnant naissance à une organisation structurelle, prévoit(…)
Des facteurs influençant la mise en place d’actions de promotion de la santé dans les maisons médicales à Bruxelles
La promotion de la santé, enjeu majeur de l’amélioration de la santé des populations dans l’avenir est un concept relativement neuf et son application n’est pas toujours aisée. Les maisons médicales ont acquis une véritable confiance(…)
Les dimensions d’une médecine générale de qualité
Avec l’histoire d’une famille, Michel Roland illustre l’insuffisance de la seule dimension biomédicale pour la pratique d’une médecine générale de qualité aujourd’hui. Il importe de prendre en compte non seulement les évolutions sociales, politiques et scientifiques(…)
Travailler en réseau : le patient schizophrène et son médecin généraliste
Les médecins généralistes sont en première ligne face à des problématiques de santé mentale auxquelles ils sont mal préparés. Pourtant, ils ont un rôle bien spécifique à jouer et une place à prendre dans le réseau(…)
L’empowerment et la connaissance des savoirs et représentations comme leviers de santé : alimentation et précarité
L’abondance des biens de consommation alimentaire et la déstructuration de l’alimentation amènent à craindre l’apparition d’une « épidémie d’obésité », touchant toutes les couches de la population, mais souvent les plus précarisées. L’inquiétude est telle que(…)
Une association de patients, acteur collectif de promotion de la santé
La coopérative des patients est partenaire de la maison médicale Bautista van Schowen depuis bientôt trente ans. Cette expérience originale méritait un bilan. Quels facteurs ont favorisé son développement ? Quel avenir s’ouvre devant elle ?
La santé communautaire, un long fleuve tranquille ? Développement d’une dynamique de quartier
D’un projet de santé communautaire à la redynamisation d’un quartier, un travail dans la durée.
La maison Biloba
Bruxelles compte 260.000 personnes étrangères, dont 20.000 ont plus de 65 ans. Parmi les Bruxellois âgés de plus de 65 ans, 12% sont étrangers. Le vieillissement des personnes issues de l’immigration est donc une réalité à(…)
Améliorer les conditions de vie : une action politique et intersectorielle
En 2006, des taux élevés de pollution due aux particules fines sont observés dans la région de Charleroi, particulièrement dans les quartiers de La Docherie, Dampremy et « Porte Ouest ». Certaines personnes se plaignent de(…)
Les pages ’actualités’ du n° 49
Hospitalisation et vécus
La vie hospitalière reste encore très méconnue. Comment les patients atteints de pathologies graves se représentent-ils leur passage dans une unité de soins ? Sont-ils préparés à entendre le diagnostic annoncé par le corps médical ?(…)
L’inentendu. Ce qui se joue dans la relation soignant-soigné
Une réflexion qui atteint son objectif de nous éclairer sur ce qui se joue dans la relation soignant-soigné mais qui donne à son propos une vigoureuse dimension critique sur l’enseignement et l’exercice de la médecine aujourd’hui.