Les usagers de drogues suivis en médecine générale : recours fréquents aux services d’urgence mais pas toujours les bienvenus
Dr Baudouin Denis
Santé conjuguée n° 47 - janvier 2009
Le recours aux services d’urgences reste plus important chez les usagers de drogues que chez les autres patients malgré un accès identique aux soins de santé primaires. La raison principale en est leur importante comorbidité. Les contacts conflictuels des usagers de drogues aux services d’urgences sont anormalement fréquents et il semble qu’ une approche plus compréhensive des usagers de drogues par les professionnels des services d’urgences soit nécessaire pour optimaliser la prise en charge des problèmes de santé souvent sévères qu’ils présentent.
Plusieurs études ont montré que les usagers de drogues recourent plus fréquemment que les autres patients aux services d’urgences des hôpitaux1, 2. Selon ces études, la principale raison de cette surconsommation est leur manque d’accès aux soins de première ligne. Les motifs principaux de recours aux services d’urgences par les usagers de drogues identifiés dans la littérature sont les overdoses aux opiacés et les infections de la peau et des tissus mous liées aux injections3, 4, 5. Une étude plus ancienne trouve comme motif principal de contact les affections respiratoires6. Les études retrouvées dans la littérature ont été réalisées sur des populations d’usagers de drogues non traités ou traités dans des centres spécialisés. La situation est différente dans notre pays où la majorité des usagers de drogues traités par substitution le sont par des médecins généralistes en pratique privée7 et on peut émettre l’hypothèse que la gestion de ces patients au niveau des soins de première ligne diminue leur recours aux services d’urgences. À notre connaissance, aucune étude n’a encore été réalisée sur le recours aux services d’urgences chez des usagers de drogues suivis dans ce cadre particulier. Les usagers de drogues ont une réputation de patients indésirables dans les services d’urgences8, tout comme chez les autres acteurs de soins (médecins généralistes et spécialistes, services hospitaliers, pharmaciens) en raison d’une stigmatisation et de préjugés du côté des professionnels et en raison de comportements difficiles et d’absence de paiement du côté des usagers. « Ces gens-là, nous préférons les voir par les talons que par les pointes », selon l’expression de l’infirmière- chef d’un des services d’urgences de notre région. Ces préjugés ont évolué favorablement ces dix dernières années, pour différentes raisons : la culture médicale ambiante présente de plus en plus la toxicomanie comme une maladie et un problème de santé publique, plutôt que comme un vice ne relevant pas des soins de santé ; davantage de jeunes médecins sensibilisés au problème de la toxicomanie travaillent dans les services d’urgences ; les usagers de drogues sont aussi devenus plus familiers dans le paysage hospitalier : la restauration de leur fertilité par les traitements substitutifs et l’épidémie d’hépatite C chez les usagers de drogues injecteurs font qu’on les voit actuellement dans les maternités, les services de néonatologie et les services de médecine interne, et non plus seulement dans les services psychiatriques et les services d’urgences. Néanmoins les usagers de drogues continuent à avoir une perception négative des services d’urgence et sont toujours persuadés qu’ils y seront mal reçus. Et les médecins généralistes qui les suivent en ambulatoire, principalement dans le cadre de traitements de substitution, ont le sentiment que la collaboration avec les urgentistes continue à être pavée de négociations difficiles. Aucune étude, à notre connaissance, n’a documenté les conflits rencontrés aux services d’urgences par les usagers de drogues.Objectifs
Pour avoir une représentation objective et actualisée de ces différents problèmes nous avons mené une étude sur les contacts avec les services d’urgences dans une population d’usagers de drogues suivis en médecine générale en Belgique. Les objectifs principaux sont de quantifier le recours des usagers de drogues aux services d’urgences et la fréquence des conflits rencontrés lors de leur passage aux services d’urgences, en comparaison avec les autres patients. Les objectifs secondaires sont d’analyser les motifs de recours des usagers de drogues aux services d’urgences et d’identifier les motifs de contacts soulevant davantage les conflits.Matériel et méthode
La population de l’étude est constituée de 144 patients : tous les usagers de drogues (n = 48) suivis par les médecins généralistes d’une pratique de groupe en milieu urbain (Charleroi, Belgique) sur une période de 5 ans (01.07.2003 – 31.06.2008), et 96 patients non usagers de drogues (groupe témoin) tirés au sort parmi la population suivie dans la même pratique de groupe à la date du 31.06.08 et présentant les mêmes caractéristiques démographiques : âge entre 25 et 50 ans, proportion de 75 % hommes, 25 % femmes (randomisation par grappes). Le choix de deux témoins pour un cas est motivé par la recherche d’une puissance statistique suffisante. Les données relatives aux visites aux services d’urgences ont été obtenues sur base des dossiers médicaux des 144 patients : nous avons collecté et analysé les rapports adressés par les services d’urgences au médecin traitant. L’envoi de ces rapports est systématique et a lieu pour chaque contact d’un patient avec un service d’urgences. Le recours des patients aux services d’urgences a été quantifié de deux manières complémentaires. D’une part, nous avons calculé la proportion de patients ayant eu au moins un contact avec les services d’urgences lors des cinq années étudiées. D’autre part, le nombre de visites de chaque patient aux services d’urgences en cinq ans a été ajusté sur la durée de son suivi à la maison médicale sur la même période, permettant de calculer une fréquence annuelle moyenne de recours au service d’urgences. Les motifs de contact ont été classés en neuf catégories regroupant sept secteurs de pathologies (affections respiratoires, cardio-vasculaires, digestives, traumatiques, psychiatriques, urologiques ou gynécologiques, autres) et intégrant les deux principaux motifs de recours des usagers de drogues aux services d’urgences retrouvés dans la littérature : problèmes directement liés à la consommation de substances et infections de la peau et des tissus mous. Le mode d’arrivée des patients aux services d’urgences a été classé en trois catégories : recours spontané, référence par le médecin traitant et admission via le Service mobile d’urgence et de réanimation-SMUR. Le mode de sortie des services d’urgences a été classé en deux catégories : retour à domicile et hospitalisation. Un contact conflictuel avec le service d’urgences a été défini par la présence d’un des trois critères suivants : fuite du patient, expulsion du service d’urgences, refus d’hospitalisation alors qu’elle s’imposait d’évidence ou qu’elle était explicitement demandée par le médecin traitant.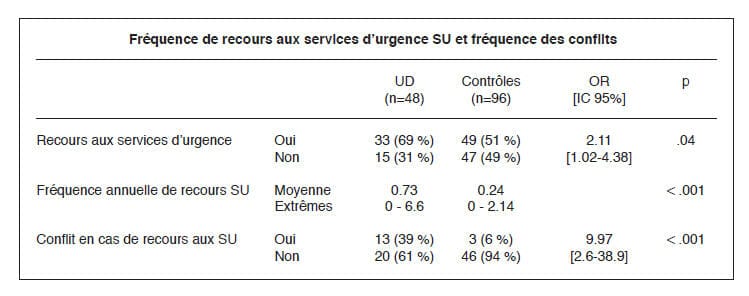 Résultats
Les deux groupes de patients de l’étude
ne présentent pas de différences
socio-démographiques significatives.
Les usagers de drogues ont une durée
moyenne de suivi significativement
inférieure à celle des autres patients
(3,6 ans vs 4,4 ans, p =.001). Ils sont
majoritairement non-injecteurs
(62 %), usagers d’héroïne (90 %) et
sous traitement substitutif (88 %). Les
cinq patients usagers de drogues non
héroïnomanes sont deux patients avec
usage abusif et régulier de cocaïne,
deux patients présentant une dépendance
sévère au cannabis et un patient
dépendant de la codéine (40 comprimés
par jour d’une association para-
cétamol-codéine). La quasi-totalité
des usagers de drogues en traitement
substitutif sont sous méthadone, un
seul patient étant sous buprénorphine.
Les six patients en traitement non
substitutif sont sous inhibiteur sélectif
du récaptage de sérotonine – SSRI
(antidépresseur) (quatre patients), ß-
bloquant et paracétamol (un patient)
ou benzodiazépines (un patient).
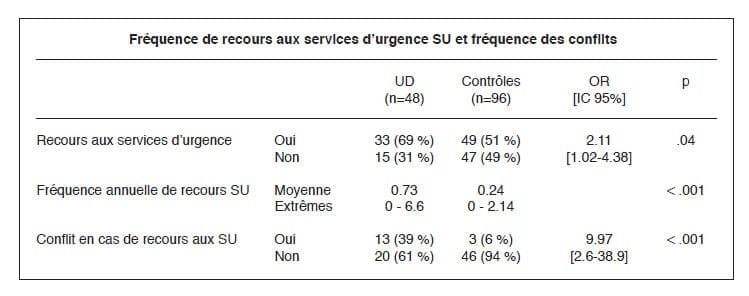
Sur la période étudiée de cinq ans, il y
eut 95 visites aux services d’urgences
(33 patients différents) dans le groupe
usagers de drogues et 98 visites (49
patients différents) dans le groupe
témoin. Les résultats du tableau montrent
une plus grande utilisation des
services d’urgences par les usagers de
drogues que par les autres patients.
Nous avons relevé 20 contacts conflictuels
(13 patients différents) dans le
groupe usagers de drogues, et trois
contacts conflictuels (trois patients
différents) dans le groupe témoin.
Le risque d’avoir un contact conflictuel
avec les services d’urgences est
dix fois plus important chez les usagers
de drogues que chez les autres
patients.
Les caractéristiques des visites aux
services d’urgences diffèrent de façon
statistiquement significative entre les
usagers de drogues et les autres patients.
Dans le groupe usagers de drogues, le
taux de référence par le médecin traitant
est sept fois plus élevé (28 % vs
4 %), le taux d’admission via le Service
mobile d’urgence et de réanimation
est trois fois plus élevé (6 % vs 2 %)
et le risque d’hospitalisation est deux
fois plus élevé (43 % vs 24 %). Les
traumatismes (plaies, contusions,
fractures) sont le motif le plus fréquent
de visites aux services d’urgences,
qu’il s’agisse des usagers de drogues
ou des autres patients. Les problèmes
psychiatriques (tentative de suicide,
troubles dépressifs, psychotiques et
anxieux) arrivent au deuxième rang
chez les usagers de drogues mais leur
importance est similaire dans les deux
groupes. Les problèmes respiratoires
(pneumonies, pneumothorax, pleurésies,
crises d’asthme) arrivent au
troisième rang chez les usagers de
drogues et sont quatre fois plus fréquent
chez les usagers de drogues que
chez les autres patients. Les visites
motivées par des infections de la peau
et des tissus mous (abcès, ulcères,
phlébites superficielles) n’arrivent
qu’au cinquième rang chez les usagers
de drogues mais sont dix fois plus
fréquentes chez eux que chez les autres
patients. Les visites liées directement
à la consommation de substances
n’arrivent qu’au sixième rang chez les
usagers de drogues (overdose de
méthadone, demandes de sevrage
d’alcool ou de méthadone) et sont un
peu plus fréquentes que chez les autres
patients (abus d’alcool, demandes de
sevrage d’alcool ou de benzodiazépines).
Les problèmes cardio-vasculaires sont
un motif relativement rare de recours
aux services d’urgences dans les deux
groupes (rappelons qu’il s’agit de
patients de moins de 50 ans) mais sont
clairement plus sévères chez les usagers
de drogues (hémorragie cérébrale
sur poussée hypertensive, infarctus
myocardique, angor instable, embolie
pulmonaire sur thrombose veineuse
profonde ilio-fémorale, décompensation
cardiaque sur endocardite) que
chez les autres patients (malaises
vagaux, thoraco-brachialgies atypiques,
péricardite, myocardite). Chez
les patients non usagers de drogues,
les contacts pour motifs « divers »
arrivent au deuxième rang et concernent
tous des problèmes mineurs,
souvent qualifiés de « fausses urgences
» (viroses des voies respiratoires
supérieures, lombosciatalgies, maux
de dents et réactions allergiques
cutanées). Ils sont quatre fois plus
souvent un motif de recours aux services
d’urgences que chez les usagers
de drogues, pour lesquels ils n’arrivent
qu’en avant-dernier rang.
L’analyse descriptive des conflits
rencontrés aux services d’urgences
montre elle aussi de nettes différences
entre les usagers de drogues et les
autres patients.
Dans le groupe témoin, les trois conflits
rencontrés ont tous eu lieu avec
des patients s’étant présentés spontanément
aux services d’urgences,
tandis que chez les usagers de drogues
il y avait conflit plus souvent (une fois
sur trois) si le patient était référé par
le médecin traitant ou admis via le
Service mobile d’urgence et de réanimation
que s’il se présentait spontanément
(une fois sur six). Chez les
patients non usagers de drogues seuls
les recours pour problèmes de consommation
(alcool, benzodiazépines)
ou pour problèmes psychiatriques ont
donnés lieu à des conflits, tandis que
chez les usagers de drogues les conflits
affectaient la plupart des motifs de
contact, tout en survenant plus fréquemment
(une fois sur deux) quand
il s’agissait de problèmes de consommation
ou de problèmes psychiatriques.
En cas de contact conflictuel avec les
usagers de drogues, il s’agissait le plus
souvent de refus d’hospitalisation ou
de renvoi injustifié à domicile et plus
rarement de patients qui s’enfuyaient
du service d’urgences ou en étaient
expulsés.
Résultats
Les deux groupes de patients de l’étude
ne présentent pas de différences
socio-démographiques significatives.
Les usagers de drogues ont une durée
moyenne de suivi significativement
inférieure à celle des autres patients
(3,6 ans vs 4,4 ans, p =.001). Ils sont
majoritairement non-injecteurs
(62 %), usagers d’héroïne (90 %) et
sous traitement substitutif (88 %). Les
cinq patients usagers de drogues non
héroïnomanes sont deux patients avec
usage abusif et régulier de cocaïne,
deux patients présentant une dépendance
sévère au cannabis et un patient
dépendant de la codéine (40 comprimés
par jour d’une association para-
cétamol-codéine). La quasi-totalité
des usagers de drogues en traitement
substitutif sont sous méthadone, un
seul patient étant sous buprénorphine.
Les six patients en traitement non
substitutif sont sous inhibiteur sélectif
du récaptage de sérotonine – SSRI
(antidépresseur) (quatre patients), ß-
bloquant et paracétamol (un patient)
ou benzodiazépines (un patient).
Sur la période étudiée de cinq ans, il y
eut 95 visites aux services d’urgences
(33 patients différents) dans le groupe
usagers de drogues et 98 visites (49
patients différents) dans le groupe
témoin. Les résultats du tableau montrent
une plus grande utilisation des
services d’urgences par les usagers de
drogues que par les autres patients.
Nous avons relevé 20 contacts conflictuels
(13 patients différents) dans le
groupe usagers de drogues, et trois
contacts conflictuels (trois patients
différents) dans le groupe témoin.
Le risque d’avoir un contact conflictuel
avec les services d’urgences est
dix fois plus important chez les usagers
de drogues que chez les autres
patients.
Les caractéristiques des visites aux
services d’urgences diffèrent de façon
statistiquement significative entre les
usagers de drogues et les autres patients.
Dans le groupe usagers de drogues, le
taux de référence par le médecin traitant
est sept fois plus élevé (28 % vs
4 %), le taux d’admission via le Service
mobile d’urgence et de réanimation
est trois fois plus élevé (6 % vs 2 %)
et le risque d’hospitalisation est deux
fois plus élevé (43 % vs 24 %). Les
traumatismes (plaies, contusions,
fractures) sont le motif le plus fréquent
de visites aux services d’urgences,
qu’il s’agisse des usagers de drogues
ou des autres patients. Les problèmes
psychiatriques (tentative de suicide,
troubles dépressifs, psychotiques et
anxieux) arrivent au deuxième rang
chez les usagers de drogues mais leur
importance est similaire dans les deux
groupes. Les problèmes respiratoires
(pneumonies, pneumothorax, pleurésies,
crises d’asthme) arrivent au
troisième rang chez les usagers de
drogues et sont quatre fois plus fréquent
chez les usagers de drogues que
chez les autres patients. Les visites
motivées par des infections de la peau
et des tissus mous (abcès, ulcères,
phlébites superficielles) n’arrivent
qu’au cinquième rang chez les usagers
de drogues mais sont dix fois plus
fréquentes chez eux que chez les autres
patients. Les visites liées directement
à la consommation de substances
n’arrivent qu’au sixième rang chez les
usagers de drogues (overdose de
méthadone, demandes de sevrage
d’alcool ou de méthadone) et sont un
peu plus fréquentes que chez les autres
patients (abus d’alcool, demandes de
sevrage d’alcool ou de benzodiazépines).
Les problèmes cardio-vasculaires sont
un motif relativement rare de recours
aux services d’urgences dans les deux
groupes (rappelons qu’il s’agit de
patients de moins de 50 ans) mais sont
clairement plus sévères chez les usagers
de drogues (hémorragie cérébrale
sur poussée hypertensive, infarctus
myocardique, angor instable, embolie
pulmonaire sur thrombose veineuse
profonde ilio-fémorale, décompensation
cardiaque sur endocardite) que
chez les autres patients (malaises
vagaux, thoraco-brachialgies atypiques,
péricardite, myocardite). Chez
les patients non usagers de drogues,
les contacts pour motifs « divers »
arrivent au deuxième rang et concernent
tous des problèmes mineurs,
souvent qualifiés de « fausses urgences
» (viroses des voies respiratoires
supérieures, lombosciatalgies, maux
de dents et réactions allergiques
cutanées). Ils sont quatre fois plus
souvent un motif de recours aux services
d’urgences que chez les usagers
de drogues, pour lesquels ils n’arrivent
qu’en avant-dernier rang.
L’analyse descriptive des conflits
rencontrés aux services d’urgences
montre elle aussi de nettes différences
entre les usagers de drogues et les
autres patients.
Dans le groupe témoin, les trois conflits
rencontrés ont tous eu lieu avec
des patients s’étant présentés spontanément
aux services d’urgences,
tandis que chez les usagers de drogues
il y avait conflit plus souvent (une fois
sur trois) si le patient était référé par
le médecin traitant ou admis via le
Service mobile d’urgence et de réanimation
que s’il se présentait spontanément
(une fois sur six). Chez les
patients non usagers de drogues seuls
les recours pour problèmes de consommation
(alcool, benzodiazépines)
ou pour problèmes psychiatriques ont
donnés lieu à des conflits, tandis que
chez les usagers de drogues les conflits
affectaient la plupart des motifs de
contact, tout en survenant plus fréquemment
(une fois sur deux) quand
il s’agissait de problèmes de consommation
ou de problèmes psychiatriques.
En cas de contact conflictuel avec les
usagers de drogues, il s’agissait le plus
souvent de refus d’hospitalisation ou
de renvoi injustifié à domicile et plus
rarement de patients qui s’enfuyaient
du service d’urgences ou en étaient
expulsés.
Limites de l’étude
L’étude est de type cas témoins, avec les biais inhérent à cette méthode : collecte rétrospective des données, non prise en compte des patients perdus de vue. Pour décrire le niveau socio-économique des patients, nous ne disposions pas des indicateurs classiques (niveau d’étude, revenus, activité professionnelle) mais d’un marqueur très approximatif : la reconnaissance par les organismes assureurs d’un statut moins favorisé par l’octroi d’un remboursement majoré des soins de santé. Il est donc possible que notre étude n’ait pas été apte à mettre en évidence le niveau socio-économique inférieur classiquement décrit chez les usagers de drogues. Nos résultats peuvent en être biaisés, dans la mesure où le niveau social des patients influence la fréquence de leur recours aux services d’urgences. Les résultats ne sont pas extrapolables à l’ensemble de la population des usagers de drogues : il s’agit d’usagers de drogues suivis dans un cadre bien précis et probablement très différents des usagers de drogues non traités (usagers de drogues suivis dans les comptoirs d’échange de seringues par exemple) ou traités dans des institutions spécialisées (maisons d’accueil sociosanitaire ou centres résidentiels) et des usagers d’autres drogues que l’héroïne (cocaïne par exemple) qui sont largement sous-représentés dans notre étude. Une sous-estimation des conflits est possible dans la mesure où les services d’urgences n’envoient pas de rapport au médecin traitant quand le patient s’est enfui ou a été chassé avant d’avoir pu être interrogé et examiné par un médecin du service d’urgences. Une autre source plus importante de sous-estimation vient du fait que nous nous sommes limités à une définition objective des conflits, sans prendre en compte l’avis des patients et les interroger sur le vécu subjectif de leur passage au service d’urgences. Taux de recours aux services d’urgences Nos données montrent un risque deux fois plus élevé de recours aux services d’urgences chez les usagers de drogues par rapport à la population générale, légèrement supérieur aux résultats des autres études1,3,4. Dans notre étude, la fréquence annuelle de visites aux services d’urgences est 3 fois plus importante chez les usagers de drogues que chez les autres patients (0,73 vs 0,24), alors qu’elle n’était que 1,5 fois supérieure (0,79 vs 0,52) dans la seule étude ayant analysé cette variable9. Ces résultats nous ont surpris dans la mesure où les études précédentes portaient sur des populations générales d’usagers de drogues, en grande partie non traités, alors que les usagers de drogues de notre étude ont un suivi soutenu (1 à 2 fois par mois) dans un cadre de médecine générale globale, appréhendant l’ensemble de leurs problèmes de santé et pas seulement leur assuétude. Nous nous attendions donc à ce qu’ils règlent davantage leurs problèmes de santé au niveau des soins de santé primaire et doivent moins recourir aux services d’urgences hospitaliers. Cette discordance est peut-être simplement due à une imprécision de nos résultats, liée à la petite taille de notre échantillon. Quoiqu’il en soit, nos résultats contredisent l’explication généralement avancée selon laquelle les usagers de drogues recourent davantage aux services d’urgences que les autres patients principalement parce qu’ils ont moins accès aux soins de première ligne. Les données de notre étude, tout comme le suggérait déjà l’étude de Kerr5, plaident plutôt pour une explication basée sur l’importante comorbidité somatique et psychiatrique présentée par les usagers de drogues et les problèmes de santé aigus et sévères qu’elle génère. Motifs de recours aux services d’urgences Les principaux motifs de recours des usagers de drogues aux services d’urgences sont dans notre étude les traumatismes, les problèmes psychiatriques et les problèmes respiratoires, alors que la littérature met aux premiers rangs les overdoses et les affections de la peau et des tissus mous liées aux injections. Ceci n’est pas étonnant : les usagers de drogues de notre étude sont pour la plupart en traitement substitutif, dont l’efficacité en terme de réduction d’overdoses et d’injections est bien établie. Nous les traitons également dans une perspective de réduction des risques, les formons aux procédures correctes d’injection et travaillons en collaboration avec un comptoir d’échange de seringues. Il n’empêche que la fréquence de recours aux services d’urgences pour infections de la peau et des tissus mous reste dans notre étude dix fois supérieure à celle des autres patients et qu’il s’agissait souvent de problèmes sévères (abcès compliqué de septicémie, thrombophlébite iliofémorale septique, rhabdomyolyse et un patient avec des ulcères surinfectés étendus à 80 % de la surface de ses jambes). Les données de l’étude soulignent par ailleurs la fréquence importante et encore souvent méconnue des pneumonies chez les usagers de drogues (huit cas chez six patients différents, dont une tuberculose, une pneumonie compliquée de septicémie et une autre compliquée d’empyème) ainsi que la fréquence des pneumothorax spontanés (trois cas chez trois patients différents). Le taux deux fois supérieur d’hospitalisation et le taux quatre fois inférieur de recours aux services d’urgences pour « fausses urgences » suggèrent eux aussi un recours aux services d’urgences pour des problèmes plus sévères que chez les autres patients.Conflits
La fréquence des conflits vécus par les usagers de drogues aux services d’urgences est impressionnante : 39 % des usagers de drogues ont eu au moins un conflit aux services d’urgences lors de cinq dernières années et 21 % des visites d’usagers de drogues aux services d’urgences ont été conflictuelles. De façon surprenante, ces conflits arrivent plus souvent quand le médecin traitant réfère le patient au service d’urgences, muni d’un document de liaison, que quand le patient s’y présente spontanément. Parmi les 13 cas de renvoi à domicile injustifié aux yeux du médecin traitant, la moitié s’est soldée par une hospitalisation sur un autre site endéans les 24h, soit parce que le patient s’est présenté dans un autre service d’urgences où il a été accepté, soit parce que le médecin traitant a courtcircuité le service d’urgences en demandant une consultation urgente chez un médecin spécialiste. Ce constat est d’autant plus perturbant que les usagers de drogues sous traitement substitutif voient pour la plupart leur comportement et leur mode relationnel rapidement normalisés. Ils ne posent généralement aucun problème dans nos salles d’attente et nous les recevons avec les mêmes exigences et le même respect que pour les autres patients. Quand nous les interrogeons sur la raison de leur conflit au service d’urgences la réponse est généralement : « Tout allait bien jusqu’au moment où on m’a demandé ce que je prenais comme médicaments, et quand j’ai dit que j’étais sous méthadone les choses se sont rapidement gâtées ». Il semble donc que chez certains professionnels des services d’urgences l’étiquette de toxicomanie éclipse partiellement le problème de santé pour lequel le patient se présente et altère la rigueur habituelle de leur approche clinique du patient. En conséquence, il n’est pas rare que le médecin traitant s’abstienne de donner au patient une lettre de liaison pour le service d’urgences et lui conseille de se présenter spontanément et sans mentionner son traitement substitutif, ce qui n’est évidemment pas une pratique recommandable. Il arrive aussi que le médecin traitant soit amené à prendre des risques injustifiés en continuant à soigner le patient lui-même alors qu’il l’aurait hospitalisé d’emblée s’il n’était pas usager de drogues. Il faut souligner que nous nous sommes bornés dans l’étude à une définition objective des conflits, sans prendre en compte l’avis des patients et leur vécu subjectif des contacts avec les services d’urgences qui mériteraient d’être analysés dans une étude qualitative complémentaire.Conclusion
Chez les usagers de drogues traités en première ligne des soins de santé la fréquence de recours aux services d’urgences reste élevée mais les motifs de recours aux services d’urgences sont modifiés : les contacts pour overdose, syndrome de sevrage et problèmes liées aux injections sont peu fréquents, tandis que les contacts pour traumatismes, problèmes psychiatriques et respiratoires sont prédominants. La fréquence élevée de recours aux services d’urgences chez les usagers de drogues ne s’explique pas uniquement par leur manque d’accès aux soins primaires mais surtout par leur importante comorbidité. Les contacts conflictuels des usagers de drogues aux services d’urgences sont anormalement fréquents. Il semble qu’une approche plus objective des usagers de drogues par les professionnels des services d’urgences soit nécessaire pour optimaliser la prise en charge des problèmes de santé souvent sévères qu’ils présentent et ceci mériterait d’être analysé dans une autre étude de type qualitatif.Documents joints
- McGeary KA, French MT, “Illicit drug use and emergency room utilization”, Health Serv Res 2000 ; 35 (1 Pt 1): 15369.
- Pérez Gonzalez K, Domingo-Salvany A, Hartnoll R, “The characteristics of opiate users seen in an emergency service”, Gac Sanit. 1999 ; 13 (2) : 88-95.
- Kerr T, Wood E, Grafstein E, Ishida T et al., “High rates of primary care and emergency department use among injection drug users in Vancouver”, J Public Health, 2005 ; 27 (1) : 62-6.
- Espinoza P, Mathy F, Massari V, Nuss P et al., “Drug users attending at hospital emergency rooms. Changes in sociodemographic features, health care, referral attitudes and impact of substitution therapy, between 1993 and 1998”, Ann Med Interne 2002 ; 153 (3 Suppl) : 1S7-13.
- Lloyd-Smith E, Kerr T, Hogg RS, Li K et al., “Prevalence and correlates of abscesses among a cohort of injection drug users”, Harm Reduct J 2005 ; 2 : 24
- Palepu A, Tyndall MW, Hector L, Muller J et al., “Hospital utilization and costs in a cohort of injection drug users”, CMAJ 2001 ; 165 (4) : 415-20.
- Ledoux Y, Evaluation de la délivrance de méthadone en Belgique, Gent : Ed. Academia Press, 2005, 292 pages, pp 127129.
- Harris H, Young D., “Care of injection drug users with soft tissue infections in San Francisco, California”, Arch Surg, 2002 ; 137 : 1217-22.
- French MT, McGeary KA, Chitwood D, McCoy CB, “Chronic illicit drug use, health services utilization and the cost of medical care”, Soc Sci Med 2000 ; 50 (12) : 1703-13.
Cet article est paru dans la revue:
Santé conjuguée, n° 47 - janvier 2009
Les pages ’actualités’ du n° 47
Mission Palestine
Le groupe Palestine Santé (Bruxelles) a effectué une deuxième mission médicale dans la Bande de Gaza fin octobre 2008. En coordination avec le Palestinian Medical Relief Society (PMRS), nous avons tenté de mieux comprendre l’organisation des(…)
Les usagers de drogues suivis en médecine générale : recours fréquents aux services d’urgence mais pas toujours les bienvenus
Le recours aux services d’urgences reste plus important chez les usagers de drogues que chez les autres patients malgré un accès identique aux soins de santé primaires. La raison principale en est leur importante comorbidité. Les(…)
Argumentaire pour une démarche de qualité
Un nouveau décret relatif à l’offre de services ambulatoires dans les domaines de l’action sociale, de la famille et de la santé à Bruxelles vient d’être voté par le Parlement francophone bruxellois. Douze secteurs sont concernés*,(…)
Accord 2009 : les médecins généralistes au milieu du gué
L’accord médico-mutuelliste conclu pour 2009 est particulièrement complexe et mêle certaines avancées pour la médecine générale à des déceptions qui font douter de la volonté de profonde revalorisation de la première ligne. Le président du Groupement(…)
Temps 1 : les prémisses
Déclaration d’Alma-Ata (1978)
La Conférence internationale sur les soins de santé primaires réunie à Alma-Ata ce douze septembre mil neuf cent soixante-dix-huit, soulignant la nécessité d’une action urgente de tous les gouvernements, de tous les personnels des secteurs de(…)
Temps 2 : la journée de mobilisation du 18 octobre
Davantage de maisons de repos privées ?
Vera Van den Borght, membre du Parlement flamand (Open VLD) souhaite augmenter le nombre de maisons de repos afin de réduire les listes d’attente. Une bonne idée, d’après Erwin Devriendt ’La marchandisation du secteur des soins(…)
Soins de santé primaires : permanence de la lutte
Alors que 30 ans se sont écoulés depuis Alma Ata et que de nombreux pays ont compris l’importance d’un système de soins axé sur les gens et sur la santé (et pas uniquement sur la maladie)(…)
Débat café sur la marchandisation des services au public
Conditions de travail, qualité de soins et commercialisation des soins de santé : un ménage à trois où il y a toujours des perdants. Témoignage autour d’un verre.
Préserver la santé
Le programme des études médicales pourrait s’intituler « De la science à la pratique ». Mais on n’a presque pas le temps d’atteindre le deuxième volet, tant le poids des progrès techniques s’alourdit. Parfois, on sort(…)
Pourquoi une journée de mobilisation ?
Mesdames et Messieurs, Au nom de la Plate-forme d’action Santé et Solidarité, nous vous souhaitons à tous la bienvenue à cette ’Journée de mobilisation pour la santé’. Si on parle ici de ’Journée de mobilisation’, c’est(…)
Un mouvement qui lutte
Vous savez combien, comme beaucoup d’autres, je suis très sensibilisé par la mobilisation des peuples ; cela a commencé il y a 8 ou 9 ans au Bengladesh. Un mouvement qui lutte pour refaire vivre la(…)
Extrait du spectacle « Aquasou »
Fidèle rentre dans la salle des urgences de l’hôpital, s’assied et sort. Racky, l’infirmière arrive. Racky : eh monsieur, où allez-vous ? Fidèle : je vais me désaltérer en attendant. Racky : vous vous désaltérerez plus(…)
Les conditions de travail du personnel soignant
Les mauvaises conditions de travail et la pénurie du personnel soignant génèrent des situations inacceptables pour les travailleurs et influencent directement la qualité des soins. Face aux défis d’aujourd’hui, il est urgent de mettre en action(…)
Politique du médicament : le cas exemplaire du vaccin contre la grippe
Le groupe de travail ’Politique des médicaments’ de la Plate-forme a travaillé la question d’une politique rationnelle du médicament et tenté de comprendre pourquoi les médicaments étaient si chers et quelles étaient les alternatives possibles à(…)
Accessibilité à la santé
S’il est urgent d’améliorer encore l’accès aux soins de santé, il l’est tout autant de consacrer des moyens et de l’énergie créatrice pour améliorer les conditions de la santé.
Inégalités de santé
L’accès à la santé ne se limite pas à l’accès aux soins et intègre les dimensions socio-économiques et culturelles. Dès lors des approches transversales s’imposent dans un souci plus global de promotion de la santé.
Scinder les soins de santé ?
La scission des soins de santé demeure un objectif pour une partie de l’opinion flamande. Deux arguments soutiennent cet objectif : les transferts financiers Nord-Sud et la différence des problématiques ’santé’ entre Nord et Sud. Sur(…)
Les défis du travail dans le secteur des soins de santé
C’est à partir d’un modèle de soins global qu’il faut repenser les questions de pénurie de personnel soignant et de qualité du travail de soins.
Commercialisation
Les difficultés de financement des soins de santé risquent d’ouvrir la porte à des dérives commerciales. Il importe que les pouvoirs publics reprennent le contrôle de l’offre de soins.
Faut-il libéraliser le secteur des soins de santé ?
Faut-il libéraliser le secteur des soins de santé ? Le vent de libéralisation qui souffle sur nos économies nous incite à prendre cette menace au sérieux et en particulier celui d’une privatisation de l’assurance-maladie, c’est-à-dire d’une(…)
Temps 3 : Conclusions de la journée de mobilisation
Introduction
Perspectives
Actions
Déclaration d’engagement
Notre organisation ou je (pour les engagements en nom propre), adhère à la Plate-forme d’Action Santé et Solidarité, ce qui implique qu’elle souscrit au texte de la Plate-forme d’Action Santé et Solidarité et qu’elle s’engage à(…)
Les médicaments jusque 17 fois moins chers – Se soigner au même prix partout en Europe ?
Ce vendredi 30 janvier, la Plate-forme d’Action Santé et Solidarité a organisé une tournée en car de Liège à Eijsden, de l’autre côté de la frontière hollandaise pour un ’paracetamolshopping’ dans l’objectif de sensibiliser les medias,(…)

