La médecine générale est malade, que faire ?
Vercruysse Bernard
Santé conjuguée n° 42 - octobre 2007
Les discours louant le rôle essentiel de la médecine générale contrastent avec la réalité : elle cède du terrain par rapport aux spécialités, prête le flanc à la critique, ne constitue plus un idéal porteur dans lequel des jeunes peuvent s’investir et son capital symbolique s’amenuise. La médecine générale, malade ? Ou est-elle rentrée dans une période de mue qui la verra mettre bas sa vieille peau et se redéfinir dans le paysage actuel des soins de santé ?
Après avoir longtemps assumé la présidence du Forum des associations de médecins généralistes (FAG) 1, Bernard Vercruysse a cédé le flambeau au Dr Soupart. Nous vous présentons son discours d’au revoir, fruit de son expérience à la fois à la tête du Forum des associations de médecins généralistes mais aussi en tant qu’expert au ministère de la Santé.Symptomatologie
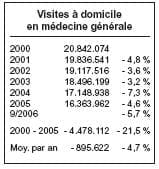
Quelques chiffres pour poser le diagnostic, extrait d’une présentation du Dr De Ridder.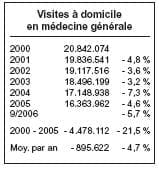
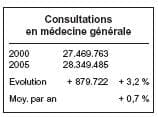
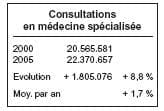
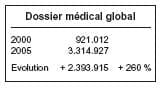
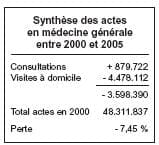
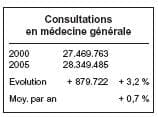
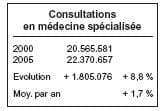
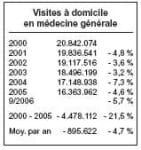
 Au vu de ces chiffres, on voit que, le
nombre d’actes de consultations et de
visites a nettement diminué et que
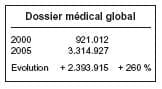
seules, la facturation du Dossier médical global et l’augmentation importante des honoraires ont permis d’augmenter les revenus des généralistes.
Non seulement le nombre d’actes
prestés, hors Dossier médical global,
a diminué, mais le nombre de praticiens est également en chute importante, avec surtout un vieillissement
majeur de la profession et une relève
de plus en plus hypothétique.
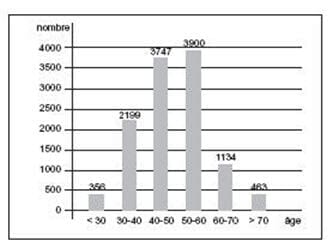
Deux tableaux pour illustrer le propos : si on prend les médecins généralistes 003/004/ 2
avec une pratique
réelle, on dénombre 11.799 médecins
généralistes en 2005. Ces médecins
généralistes réalisent 99,7 % des actes
de médecine générale.
Leur répartition par âge est éloquente.
S’il est normal, vu l’âge moyen d’installation, que la tranche moins de
trente ans soit sous-représentée, la
chute de la tranche 30/40 par rapport
aux deux suivantes est éloquente.
Mais les jeunes vont repeupler en
masse la profession… ?
Au vu de ces chiffres, on voit que, le
nombre d’actes de consultations et de
visites a nettement diminué et que
seules, la facturation du Dossier médical global et l’augmentation importante des honoraires ont permis d’augmenter les revenus des généralistes.
Non seulement le nombre d’actes
prestés, hors Dossier médical global,
a diminué, mais le nombre de praticiens est également en chute importante, avec surtout un vieillissement
majeur de la profession et une relève
de plus en plus hypothétique.
Deux tableaux pour illustrer le propos : si on prend les médecins généralistes 003/004/ 2
avec une pratique
réelle, on dénombre 11.799 médecins
généralistes en 2005. Ces médecins
généralistes réalisent 99,7 % des actes
de médecine générale.
Leur répartition par âge est éloquente.
S’il est normal, vu l’âge moyen d’installation, que la tranche moins de
trente ans soit sous-représentée, la
chute de la tranche 30/40 par rapport
aux deux suivantes est éloquente.
Mais les jeunes vont repeupler en
masse la profession… ?
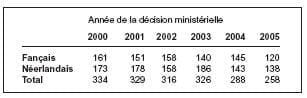 Mon dernier tableau reprend les
médecins ayant reçu un agrément
comme généralistes entre 2000 et
2005.
Ici aussi la chute est sévère, d’autant
plus que l’INAMI estime que seule la
moitié des médecins généralistes
agréés s’installent en médecine générale. Ce qui veut aussi dire que confrontés aux pratiques de la médecine
générale dans leurs lieux de stage, la
moitié d’entre eux renoncent ou
postposent leur installation. La chute
est particulièrement sévère au nord du
pays.
Enfin, dans le choix des étudiants en
troisième doctorat, seule l’université
catholique de Louvain remplit ses
quotas en choix positif pour la
médecine générale, certaines facultés
n’atteignant, en choix positif, que
30 % du quota qui leur est attribué.
Diagnostic sévère donc crise aiguë en
perspective.
Mon dernier tableau reprend les
médecins ayant reçu un agrément
comme généralistes entre 2000 et
2005.
Ici aussi la chute est sévère, d’autant
plus que l’INAMI estime que seule la
moitié des médecins généralistes
agréés s’installent en médecine générale. Ce qui veut aussi dire que confrontés aux pratiques de la médecine
générale dans leurs lieux de stage, la
moitié d’entre eux renoncent ou
postposent leur installation. La chute
est particulièrement sévère au nord du
pays.
Enfin, dans le choix des étudiants en
troisième doctorat, seule l’université
catholique de Louvain remplit ses
quotas en choix positif pour la
médecine générale, certaines facultés
n’atteignant, en choix positif, que
30 % du quota qui leur est attribué.
Diagnostic sévère donc crise aiguë en
perspective.
Essai d’étiologie
1. L’évolution de notre métier L’évolution de notre métier rend la définition de notre travail de plus en plus difficile. Nous vivons coincés entre une médecine de type Evidence Based Medecine (EBM) 3 et la souffrance, le vécu et la vie du patient et de son entourage. J’utilise le terme « EBM » à mauvais escient, mais comme symbole d’un discours très mal vécu par beaucoup de médecins généralistes. Je sais que l’Evidence Based Medecine se veut une référence qui doit être pondérée par l’expérience du praticien et la demande du patient, mais « EBM » sert de plus en plus à définir des normes, tant au niveau des instances de contrôle qu’au niveau du discours de la médecine spécialisée et universitaire. Les aspects « expérience » et « patient » sont laissés à l’arrière-plan, voir ignorés, et une norme est définie, le plus souvent inapplicable dans une pratique de médecine générale obligée de tenir compte de variables multiples, allant de l’imprécision du diagnostic, normale dans une grande partie des pathologies que nous traitons, aux multiples contraintes que la relation « médecin- patient » nous impose. Expériences passées avec ce patient, contraintes sociales et financières, respect des volontés exprimées ou tacites du patient, contrainte de temps et de moyens (on n’a pas un plateau technique comme aux urgences hospitalières, le patient ne veut pas d’examen, a peur de certains traitements, n’a pas respecté le traitement, et dans une relation de durée, on est bien obligé de « faire avec ») : je pense que la pratique qui intègre ces données est scientifique, car elle essaye d’intégrer un plus grand nombre de variables, souvent scotomisées en médecine hospitalière, et de parvenir ainsi à des objectifs plus réalistes. Mais nous sommes obligés, pour y parvenir, de faire une sorte de bricolage car nous avons peu de modes d’emploi et de références réellement adaptés à nos pratiques. Nous sommes donc forcés de construire un édifice personnel un peu branlant : la science adaptée au terrain. En caricaturant, nous nous trouverions à la limite des médecines « parallèles » qui pourraient ne s’occuper que du vécu et de la souffrance, et de la médecine « de pointe » qui peut parfois en faire l’impasse. Nous devons entendre souffrances et récits de vie et les prendre en charge avec une grille d’analyse peu adaptée tout en respectant les normes tirées de l’Evidence Based Medecine. Nous devenons donc des déviants, des transgresseurs perpétuels qui faisons rarement, par nécessité d’adaptation à la réalité, ce que l’on nous recommande ou nous impose de faire. Nous finissons par ne plus oser dire ce que nous faisons. Le discours ambiant s’en ressent : de nombreux articles de journaux et des études diverses encensent notre métier mais nous déclarent en même temps peu formés et travaillant mal. Je pense autant à Test Achat, qu’à certaines études de mutuelles et de l’INAMI qu’à des journaux « grand public ». L’ambiance est telle que nous finissons par nous croire réellement mauvais. 2. Crainte de l’évaluation Elle découle automatiquement du point précédent et des expériences passées de la profession mais est délétère pour la médecine générale. Dans la société actuelle, il est clair que des moyens ne seront dégagés que si l’on peut, d’une façon ou d’une autre, en voir les résultats. Pour cent mille raisons valables peut- être, on craint les évaluations, on pense aux agendas cachés, aux sanctions possibles, à une volonté obscure de nous rendre la vie impossible… La récente « Enquête quinolone » 4 en est un bon exemple. Présentée de façon tout à fait maladroite, assimilée à du contrôle arbitraire, elle a été violemment rejetée par la profession qui ne peut tolérer qu’on vienne voir dans ses dossiers. Je comprends très bien la réaction de la profession et ne veux pas la mettre en cause au vu des circonstances mais je voudrais essayer d’en analyser les conséquences. Les résultats sont très interpellant pour la médecine générale en terme de déviance par rapport aux recommandations. Conséquences : l’image de la médecine générale, en caricaturant, en sort comme « vous voyez qu’ils travaillent mal » et « ils ne veulent rien montrer car ils sont à la solde des firmes », « on doit plus les contrôler ». Une autre attitude aurait pu être : OK, on joue le jeu, venez voir et on en discute après. Nous sommes prêts à analyser et défendre ce que nous faisons. Avec comme conclusions que les normes choisies comme références à cette évaluation ne sont peut-être pas adaptées à la pratique de la médecine générale. Difficile de tenir le même discours après notre refus de coopérer et les mauvais résultats de l’enquête. Une grande partie de notre surcharge administrative vient de cette problématique, corroborée par des chiffres de prescription, surtout médicamenteuse, qui posent des questions bien réelles à la profession et aux politiques. Avancer dans ce domaine nécessite, soit une évaluation/évolution par la profession, soit un encadrement réglementaire de plus en plus strict. Cette deuxième alternative peut, en partie, expliquer l’évolution administrative oppressante. Nos groupes locaux d’évaluation médicale (GLEM) 5, nos efforts de formation continue sont un pas dans le sens de cette évaluation/évolution, mais encore bien faible. 3. Un discours autodestructeur La profession tient sur elle-même, un discours de persécuté, de martyr de l’organisation des soins de santé, qui aggrave le malaise de bien des médecins et qui rebute les jeunes. Je pense que nous avons énormément de satisfactions dans notre métier, et que les patients, dans leur toute grande majorité, nous sont reconnaissants et fidèles, que nos conditions matérielles de travail se sont réellement améliorées ces dernières années, même si c’est encore insuffisant. De nombreux médecins généralistes le disent d’ailleurs, en tête à tête, mais dès que cela passe au groupe, aux médias, aux syndicats, cela devient souvent un discours marasmatique qui décourage les médecins eux-mêmes, les jeunes, les patients (qui préfèrent consulter une médecine triomphante) les administrations et les politiques qui voient leurs initiatives quasi systématiquement dénigrées par le groupe « MG » dans un discours « ce n’est pas ça qui va changer notre malheur ». 4. Lobbying professionnel dérisoire Notre profession se vend mal et se promeut mal. Elle est de plus très difficile à défendre. Nous avons du mal à nous faire « entendre » car notre métier touche un peu à tout. Nous ne sommes « expert principal » dans quasi aucun domaine, et notre participation à des projets est souvent un appendice tardif suite à l’évidence que nous avons un rôle à jouer dans le domaine étudié. L’expert principal pour la prise en charge des diabétiques de type II sera l’endocrinologue, pour les soins psychiatriques le psychiatre et les centre de santé mentale, pour les urgences les SAMU et les urgentistes, etc. Or nous devrions intervenir dans la conception de ces projets, vu notre rôle tout à fait spécifique. La politique de médecine générale en devient un collage de petits morceaux, avec de rares parties spécifiques. C’est donc un challenge de pouvoir imaginer une présence transversale de la médecine générale dans les différents projets. Cela nécessite de mieux définir notre rôle spécifique et de l’affirmer. La plupart des médecins généralistes travaillent en solo, mais solo ou groupe, notre priorité reste notre patient. Cet attachement (pathologique ?) au patient doit rester notre priorité, mais détourne la réflexion sur l’avenir de notre profession, sa défense et sa promotion. Actuellement, la Fédération des maisons médicales tient une place tout à fait anormale dans le paysage de la première ligne. Cela vient, en partie du fait qu’ils engagent des permanents, médecins et autres penseurs, plus aisément mobilisables vu la pratique de groupe et le financement volontaire de cette Fédération par les maisons médicales qui versent 1 % de leur chiffre d’affaire à leur Fédération. Si les médecins généralistes font de même, une somme approximative de 1.135.000 euros est disponible pour notre défense professionnelle. Actuellement, c’est essentiellement sur base du bénévolat que travaille l’associatif de la médecine générale. C’est épuisant, et intenable à terme, d’autant que la profession reste souvent à l’âge de la plainte et des pleurs, sans encourager et soutenir la revendication constructive. Chapeau dans ce contexte à ceux qui nous représentent et nous défendent. 5. Evolution de la société Comme toute société, la nôtre évolue et c’est bien. Nos jeunes médecins revendiquent de faire la médecine générale comme un métier et non plus comme un engagement de toute une vie. Ils veulent donc des horaires raisonnables, du temps libre, une vie de famille, peu de contraintes, une carrière modulable dans le temps, des pratiques de groupe ou à temps partiel, peu d’engagement sur le long terme ou dans la garde, refus de réunion le soir, le week-end, formation en semaine… Ils se heurtent aux plus anciens pour qui la médecine générale demande, par essence, un engagement fort, un dévouement qui ne compte pas son temps. La pratique des anciens fait peur aux jeunes qui veulent vivre autre chose. Le terrain d’entente est parfois dur à trouver, ce nouveau mode de pratique demandant une adaptation de la profession.Pistes pour le traitement
1. Réfléchir et redéfinir notre métier Il faut essayer de cerner les spécificités de notre métier, là où nous apportons un « plus » réel à nos patients d’abord, à la sécurité sociale ensuite. La médecine générale doit, je pense, de plus en plus se concentrer sur le conseil, l’accompagnement, la globalisation et la hiérarchisation, la prévention, le suivi des maladies chroniques et peut-être moins sur le soin. Le soin presté par le médecin généraliste est indispensable pour connaître nos patients, leur rendre service et pour le budget de la sécurité sociale, mais n’est pas, pour moi, notre spécificité. Un dispensaire de médecine générale n’apporte pas, de facto, un plus par rapport à un dispensaire d’urgence des hôpitaux (sauf au niveau économique bien sûr). Il peut, à la limite être assumé par le groupe de médecine générale, par la fonction « médecine générale » ou des professionnels de la garde mais pas absolument toujours par le médecin généraliste en titre du patient. Par contre, les tâches spécifiques sont beaucoup plus personnalisées et nécessitent un lien privilégié avec UN médecin ou une mini-structure de quelques médecins généralistes. Les spécialités sont de plus en plus pointues et donc de plus en plus éloignées de la globalité du patient. De même, leurs interventions sont de plus en plus souvent ponctuelles et éloignées de l’histoire du patient. Enfin, elles risquent, de par leur technicité de s’éloigner de la souffrance du patient. Notre rôle est de ce fait de plus en plus spécifique et de plus en plus essentiel, au centre du système. Contrairement à ce qui s’est souvent dit, nous ne sommes pas les spécialistes de ce qui est simple, nous sommes les spécialistes du complexe, de l’intriqué, du patient complexe et difficile. 2. Dossier médical global ou équivalent Ce rôle spécifique implique une relation privilégiée d’un médecin à un patient, symbolisée chez nous par le Dossier médical global. Le Dossier médical global devrait être quasi obligatoire pour tous, preuve de son importance pour l’organisation optimale des soins de santé. Comme assureur, l’état pourrait proposer de diminuer de 30 % par exemple tout remboursement, hors hospitalisation, aux patients qui n’ont pas ouvert de Dossier médical global. La consultation directe de la médecine spécialisée serait possible, avec ce type de remboursement différencié, remboursement encore augmenté si le patient est référé par le médecin généraliste responsable du Dossier médical global ou équivalent. Le spécialiste devrait être obligé de faire rapport au médecin gestionnaire du Dossier médical global. La gestion de ce Dossier médical global doit bien sûr être facilitée par une informatisation de TOUS les médecins généralistes et la généralisation du courrier électronique autour de ce Dossier médical global, faute de quoi nous mourrons sous le papier. 3. Payement du médecin généraliste Notre tâche spécifique ainsi définie n’est pas soluble dans un payement uniquement à l’acte. Tous ce travail de conseil, d’accompagnement, de prévention, de globalisation et hiérarchisation, d’incorporation des données dans une histoire et un dossier est passionnant, mais difficilement payable à l’acte. Une piste serait de doubler, voire de tripler le payement du Dossier médical global, et de l’augmenter encore plus pour les patients à pathologie chronique complexe (diabète type II, insuffisance rénale, psychose…). Cela devrait être un des piliers de notre payement, ajoutés aux actes, revalorisés pour les plus pénibles et aux forfaits du type Impulseo. L’augmentation du montant des actes, hors tiers-payant, risque d’avoir un effet pervers sur la fréquentation du médecin généraliste : « Tant qu’à payer un acte de soin cher, autant aller chez le spécialiste qui me coûtera alors moins cher ». Dissuader par le coût peut être efficace pour les gardes, veillons à ce que cela ne le devienne pas pour la consultation en médecine générale, surtout si l’acte est notre financement principal. 4. Accès au médecin généraliste Dans ce rôle spécifique, l’accès au médecin généraliste gérant du Dossier médical global, ou assimilé, et l’accès au spécialiste doivent être clairement différenciés. Je n’ai pas de solution miracle, mais je trouve que l’accès à ce médecin généraliste devrait être quasi gratuit, via le tiers-payant si on augmente les actes et certainement par une réduction drastique du ticket modérateur. Le ticket modérateur ne modère que les pauvres, mais jamais ceux qui abusent. A partir du moment où le patient a un lien durable avec le médecin généraliste, celui-ci peut plus facilement négocier les contacts. Il est clair que si le tiers-payant est une des pistes suivies, il faut absolument que cela se face de façon simplissime, via internet, de type passer une carte dans une machine qui nous est offerte. 5. Professionnaliser notre représentation Etudier sérieusement les dossiers, rechercher l’information et la suivre, être présent aux réunions nécessaires, réfléchir à l’avenir des pratiques, communiquer avec la presse, les médias, réagir quand il faut et où il faut, promouvoir notre image, tout en restant attentif au problème du terrain n’est pas possible entre deux patients, la nuit ou le week-end. Cela doit pouvoir se faire dans des conditions normales de travail et nécessite un investissement financier et personnel de tous les médecins généralistes. La médecine générale est en position de force car elle est indispensable au système. Elle se trouve dans une période critique et des propositions cohérentes et constructives seront prises en considération pour renforcer la profession. Les syndicats médicaux, les cercles, le Forum des associations de médecins généralistes, le Conseil fédéral des cercles, sont des outils privilégiés pour servir de relais à nos propositions. Il est indispensable que la profession passe des pleurs à la revendication et se donne les moyens de la porter. Il est paradoxal que plusieurs avancées pour la médecine générale aient été le fruit de la volonté des ministres et des administrations plus que de la profession.Un Forum des associations de médecins généralistes fort
Le Forum des associations de médecins généralistes réunit, du côté francophone, tous les acteurs de la médecine générale. Il est le lieu par excellence qui pourrait porter cette réflexion, dégager des consensus et proposer un plan de revendications pour de meilleures conditions d’exercice de notre métier. Il doit être et rester le rassembleur de la profession, trop parcellisée dans ses structures. Je continuerai, comme vice-président, à essayer d’être rassembleur et de mettre mon expérience au Cabinet ministériel au service des médecins généralistes.Documents joints
- Forum des associations de médecins généralistes. Depuis une vingtaine d’années, les médecins généralistes se sont regroupés en associations locales sur base géographique, d’abord afin d’organiser la garde ou les soins à domicile, puis pour se constituer en interlocuteur « généraliste » vis-à-vis des autorités locales, des institutions hospitalières et de la population. Ces associations, maintenant reconnues et subventionnées par l’INAMI, se sont rassemblées pour former, du côté francophone du pays, le Forum des associations de médecins généralistes.
- Médecin généraliste 003 ou 004 : médecins généralistes agréés ayant terminé leurs formation ; les 004 disposent en plus du certificat de compétence en électrocardiographie. Médecin généraliste avec une pratique réelle : ceux dont l’activité principale est de dispenser des soins à la population, à l’exclusion de ceux dont l’activité principale est d’une autre nature, tels que, entre autres, médecins conseil de mutuelles ou fonctionnaires dans l’administration.
- Evidence Based Medecine, médecine basée sur des critères scientifiques statistiquement contrôlés.
- enquête réalisée auprès de médecins généralistes ayant prescrit un certain nombre d’antibiotiques de la classe des quinolones. L’objectif était de déterminer si ces prescriptions correspondaient aux normes de prescription.
- Groupe local d’évaluation médicale. Chaque GLEM, composé de huit à vingt médecins de la même spécialité (y compris la médecine générale) se réunit au moins quatre fois par an et est le lieu d’un échange constructif sur les pratiques de chacun.
Cet article est paru dans la revue:
Santé conjuguée, n° 42 - octobre 2007
Le féminisme pour quoi faire ?
Les questions qui étaient celles des féministes des années septante, même si elles se sont transformées, n’ont pas perdu de leur pertinence malgré des acquis évidents. Les débats récents et les décisions prises sur la parité,(…)
Regards féministes sur notre vie affective et sexuelle
De l’état d’incapacité à la libération sexuelle, le statut de la femme dans nos sociétés a connu une transformation radicale qui n’a pas encore livré tous ses fruits, bons comme mauvais.
Paysages de médecine avec femmes
Jusqu’au début du XXème siècle, la femme était considérée comme le sur « soignant naturel » de la famille mais, à moins de se faire religieuse, n’avait pas accès aux professions de soins, bastion réservé aux(…)
Histoire de désir
C’est au XVIIIème siècle que la femme se fait « éjecter » de la fonction de soignante qu’elle exerçait jusque là. A sa place va se dresser un pouvoir médical masculin, qui devra composer avec la(…)
Les prestataires de soins : des femmes et des hommes
Vice-présidente du Groupement belge des omnipraticiens, principal syndicat des généralistes, Anne Gillet est aussi médecin de terrain. Elle plaide pour que les spécificités de l’exercice de la médecine par les femmes fassent l’objet de mesures adaptées,(…)
Soins profanes, division du travail entre hommes et femmes
C’est dans la sphère domestique que l’inégalité sexuelle face aux tâches demeure la plus tenace. Les soins de santé « profanes », gratuits et méconnus, sont toujours l’apanage des femmes, fut-ce au prix d’un chantage affectif(…)
Une politique de santé pour les femmes
C’est en 1791, en pleine Révolution française, que Marie Gouze, dite Olympe de Gouges, proclame la Déclaration des droits de la femme et de la citoyenne. Deux ans plus tard, elle perdra la tête sur l’échafaud,(…)
La santé des femmes, différente ?
Pendant longtemps, les conceptions sur la santé des femmes ont été basées sur des préjugés construits par une société qui les infériorisait et relayés par un corps médical masculin. Ces préjugés ont non seulement véhiculé des(…)
SOMMAIRE DU CAHIER
La question féministe Le féminisme pour quoi faire ? Genèse et formes d’un mouvement – page 26 Françoise Collin, philosophe, écrivain, fondatrice et rédactrice à Bruxelles puis à Paris des Cahiers du Grif Les débats des(…)
La différence hommes-femmes et la relation médecin-patient
Réflexions d’un médecin de terrain sur la façon dont les différences hommes- femmes influencent sa pratique.
Les pages 'actualités' du n° 42
La médecine générale malade, un défi !
Le document de Bernard Vercruysse, président sortant du Forum des associations de médecins généralistes, sur l’avenir de la médecine générale est largement imprégné de ses expériences professionnelles et militantes (pratique de la médecine générale en association,(…)
Texte de Plate-forme pour la liberté d’association et d’expression
Liberté d’expression : qu’est-ce qui est en jeu ? Nous exigeons la liberté d’association et d’expression
Terrorisme et libertés
Depuis les attentats du 11 septembre 2001, la lutte contre le terrorisme est en train de tourner à l’obsession. La Belgique n’échappe pas aux procédures d’exception mises en place dans d’autres pays : une série de(…)
Appel à la construction d’un partenariat avec la médecine générale
Et si c’était vrai ? Jean Laperche, médecin généraliste à la maison médicale de Barvaux. Bizarre : une invitation conjointe lancée par la Société scientifique de médecine générale et par la Fédération des maisons médicales regroupées(…)
La médecine générale est malade, que faire ?
Les discours louant le rôle essentiel de la médecine générale contrastent avec la réalité : elle cède du terrain par rapport aux spécialités, prête le flanc à la critique, ne constitue plus un idéal porteur dans(…)