Santé mentale en première ligne de soins, un modèle pluridimensionnel
Della giustina Vanni
Santé conjuguée n° 70 - avril 2015
Les travailleurs pluridisciplinaires de la première ligne perçoivent-ils toujours le bien-fondé de leur place centrale dans l’accueil, la prévention et le suivi des problèmes de santé mentale ? Pas assez sans doute… Vanni Della Giustina ouvre ce dossier en posant les balises indispensables pour que cette place puisse être occupée de la façon la plus pertinente qui soit.
Rôle central ne veut pas dire rôle principal. C’est un rôle tout à fait particulier fait de disponibilité, offrant un regard particulier, un temps privilégié pour dire, redire, écouter, interpréter, donner sens à ce qui se passe, gérer, conseiller… Anne Gillet-Verhaegen1
De quoi parle-t-on ?
Puisqu’il s’agit d’aborder la question de la santé mentale et de sa conjugaison dans la perspective de la première ligne des soins de santé, il est au préalable utile d’en passer par quelques définitions. J’ai trouvé pour ce faire des ouvertures particulièrement intéressantes dans le travail d’Anne Lovell2, et dans la Déclaration de Lyon3, textes et travaux qui ont été une source importante dans l’élaboration de ce dossier. « La santé mentale est devenue aujourd’hui une valeur dans le sens où le terme désigne un idéal vers lequel l’individu doit tendre et sur lequel doivent s’axer les pratiques de la psychiatrie publique et les orientations en matière de santé publique. »4 Passons sur ses malheureux « impératifs » (doit tendre, doivent s’axer) qui en disent long sur les contraintes d’ordre biopolitique qui restent l’apanage des politiques de santé publique orientées par une éthique du Bien – dont on pourrait par ailleurs discuter les fondements éthicophilosophiques ; cette réflexion dépasse le cadre de ce dossier5. On assiste, nous laisse entendre Anne Lovell, au passage d’une perspective psychiatrique à une vision plus large en termes de santé mentale. Malgré la confusion courante entre les termes tels que maladie mentale, santé mentale, trouble psychiatrique, etc., on arrive à s’entendre sur l’idée que le concept de santé mentale se réfère, sur un côté positif, à des états, des phénomènes émotionnels ou cognitifs perçus comme positifs ainsi qu’aux ressources psychologiques à la disposition des individus, ou encore à des traits et dispositions de la personnalité. Sur un pôle négatif allant d’un continuum relatif à la santé mentale, on inclurait les pathologies mentales. Le problème reste néanmoins celui de la définition et de la délimitation de ce qui constitue un état pathologique.Santé mentale et phénomènes sociaux
Dans un cadre conceptuel connexe et qui va, selon moi, encore davantage nous intéresser au niveau de la première ligne des soins de santé, la santé mentale est conçue comme intrinsèquement liée à un référent social : l’individu, la famille et le groupe social ou la communauté. La santé mentale inclut l’ensemble des déterminants relatifs aux interactions entre les individus et leur environnement. La santé mentale et la souffrance psychique sont dès lors mieux appréhendées à travers leur mise en relation avec les phénomènes sociaux. Pourquoi cela nous intéresse-t-il davantage ? Sans doute parce que les pratiques de première ligne de soins de santé sont d’emblée inscrites, intégrées dans le social. En d’autres termes, il n’y a pas de soins généralistes se voulant GICA (globaux, intégrés, continus, accessibles) qui ne prennent en compte activement le ou les milieux de vie de la personne, c’est-à-dire son insertion dans l’environnement familial, professionnel, scolaire, communautaire, politique, etc. Et cela fait souvent une différence de taille avec les soins spécialisés, y compris ambulatoires, qui, avant la mise en place des expériences du ‘psy 107’, n’ont trop souvent qu’une approche fragmentaire et fragmentée de ce qui constitue le contexte global des diverses situations rencontrées par la première ligne. A ce propos, et quoique cette discussion ne rentre pas dans les intentions du présent article, nous partageons par ailleurs entièrement le point de vue défendu par Anne Gillet Verhaegen dans l’article de Santé conjuguée cité ci-dessus : « Nous plaidons pour que les équipes soient organisées à l’instar de ce qui se fait en soins palliatifs… Dans cet excellent modèle de collaboration, l’équipe de seconde ligne vient en soutien ferme de la première ligne pour la prise en charge d’un « malade reconnu souffrant de maladie complexe ».Plainte et souffrance psychique
Mais revenons-en à cette notion fondamentalement intéressante de la souffrance psychique. Nous partons du point de vue qui considère la question de la santé mentale comme une préoccupation centrale à propos de la plainte qui s’exprime dans le cadre de la consultation en première ligne. Cette plainte est donc adressée au plus près des milieux de vie de la personne. La plainte, ce n’est bien sûr pas la demande ; cette dernière requiert d’être articulée, élaborée, par le patient qui l’exprime et par l’équipe soignante qui la reçoit. La plainte comporte une infinité de modalités d’expression qui sont toutes signées de la marque de leur singularité. Il est par ailleurs nécessaire d’articuler la plainte au besoin ; ce dernier conduit à l’élaboration d’un projet d’intervention. La conception courante de la plainte, c’est qu’elle a une adresse, elle est adressée à un autre. Pourtant, une des caractéristiques du monde contemporain est sans doute que la plainte peut aller jusqu’à devenir sourde, silencieuse, solitaire, dans un contexte qui précède la question du lien social… Sourde ou sous-entendue. Peut-on parler de plainte psychique et doit-on la différencier de la notion de souffrance psychique ? D‘un point de vue sémantique, la notion de souffrance psychique pourrait se passer du recours à la notion d’adresse à l’autre et ne renvoyer qu’à un principe d’auto-perception, de perception existentielle6.Souffrance psycho-sociale et précarité
L’équipe de Jean Furtos7 a le mérite d’avoir abouti, dans la Déclaration de Lyon déjà évoquée, à une approche de la souffrance psychique qui, non seulement tient compte du contexte social dans lequel elle apparaît, mais qui, de surcroît, n’a pas peur de prendre de front le contexte politico-économique, c’est-à-dire la mondialisation néo-libérale (voir encart en fin d’article). Déjà, en septembre 2001, date de sinistre mémoire, le philosophe Dany Robert-Dufour nous mettait en garde8 : « Il y a une cassure dans la modernité : affranchi des grandes figures de l’Autre, le Sujet ne conserve plus comme figure dominante que celle d’une économie de marché qui le laisse face à lui-même ». A quoi Jean-Pierre Lebrun9 répondit « L’éclatement de la solidarité sur le plan social englue le Sujet dans une notion de la santé mentale réduite à un état de bien-être qui aboutit à des conséquences subjecticides. Ce constat impose la recherche de nouvelles façons d’intervenir où apparaît la notion centrale de l’accueil à des gens qui se présentent aujourd’hui sans histoire ». C’est ce que dénonçait Madeleine Moulin10 quand « les pratiques médicales (la relation thérapeutique, la rationalité de l’organisation des soins, etc.) fonctionnaient sur le même modèle que la démarche expérimentale. […]… au profit d’une certaine conception de la médecine, dans laquelle précisément, mental, souffrances non objectivables, inscription sociale, « légende personnelle » n’ont pas leur place, ou alors par l’entrée de service. […] Nous n’avons à cet égard pas terminé de réaliser que c’en est fini de la période où il n’y avait que de « vrais bons pauvres » [ne pourrait-on ajouter « de vrais bons fous » ?] ; il existe maintenant des fragilités protéiformes, en croissance inquiétante, dans les milieux les plus divers et avec une accélération des processus de rupture. Et ce sont les généralistes qui demeurent les mieux placés pour apporter les premières réponses à ces souffrances ». Pour ma part, j’ajouterais aux généralistes les soignants de première ligne ; cette précision fait encore bien trop souvent défaut (y compris dans les revues telles Santé conjuguée). La complexité des situations rencontrées par la première ligne est aujourd’hui telle qu’une approche monodisciplinaire ou hiérarchisée risque bien souvent de s’avérer essentiellement inefficiente. Face à cette complexité, il est aujourd’hui nécessaire de croiser horizontalement les regards disciplinaires, parfois même, peut-être, comme on croise le fer…La question des besoins (et des diagnostics)
Anne Lovell signale que « Dans une société où de plus en plus de formes de mal-être, de souffrances sociales, de conflits, de besoins, de précarité de toutes sortes sont traduites dans le langage de la santé mentale ou encore de la souffrance psychique, un programme de surveillance11 de la santé mentale se doit d’établir une hiérarchie de priorités (…) ». Les troubles et les problèmes ne peuvent pas non plus être isolés les uns des autres. Ils sont nécessairement liés à un ensemble de phénomènes (…) ». De là « l’importance d’évaluer les besoins, plutôt que de s’arrêter aux diagnostics et aux symptômes des troubles psychiatriques et des problèmes de santé mentale. Ces besoins dépassent de loin le recours aux soins psychiatriques »12. … à moins d’aborder la question des diagnostics d’une façon davantage ouverte et conviviale comme je le suggère dans l’autre article de ce dossier13.Vers un modèle pluridimensionnel
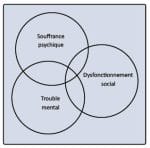
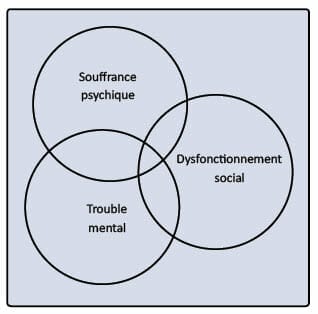
En guise de conclusion provisoire, j’ai trouvé éclairante la manière suivante d’articuler la question des diagnostics à celle des besoins. « Le besoin se décline selon trois dimensions de la santé mentale (voir graphique ci-après) :- le diagnostic de trouble mental ;
- le dysfonctionnement social, entendu comme retentissement des troubles dans les rôles sociaux et la vie quotidienne : activités physiques, soins de base, productivité (travail, école), relations interpersonnelles, problèmes légaux ;
- la démoralisation, détresse psychologique ou souffrance psychique. Chacune de ces trois dimensions a une composante indépendante des deux autres et une composante qui chevauche les autres dimensions »14.
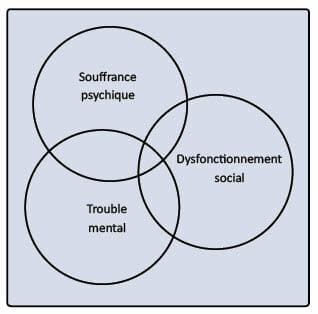 Cette répartition de la santé mentale en trois dimensions a été établie dans une visée non pas clinique, mais évaluative. Elle permet néanmoins à mon sens de bien saisir la pertinence d’une approche généraliste de la santé mentale. Cette dernière va, comme le propose Anne Lovell, bien au-delà du recours aux soins psychiatriques à proprement parler : les prestataires spécialisés sont bien souvent éloignés de cette complexité à trois pôles qui se donne à entendre au niveau du système de soins de première ligne.
Peut-on entrevoir dans cette modélisation une représentation intéressante de l’intégration des trois pôles, psychologique, médical, social, qui est une caractéristique saillante des soins de première ligne ?
L’approche des problématiques relevant de la santé mentale s’entend dès lors comme une histoire, une narration, qui se raconte à trois (trois instances, trois fonctions, psycho-médico-sociales) en vue d’élaborer une priorité dans l’ordre des besoins. Cette narration clinique est elle-même, le cas échéant, un prélude à l’élaboration du projet d’accompagnement transdisciplinaire qui fait la spécificité des soins de santé de première ligne.
Cette répartition de la santé mentale en trois dimensions a été établie dans une visée non pas clinique, mais évaluative. Elle permet néanmoins à mon sens de bien saisir la pertinence d’une approche généraliste de la santé mentale. Cette dernière va, comme le propose Anne Lovell, bien au-delà du recours aux soins psychiatriques à proprement parler : les prestataires spécialisés sont bien souvent éloignés de cette complexité à trois pôles qui se donne à entendre au niveau du système de soins de première ligne.
Peut-on entrevoir dans cette modélisation une représentation intéressante de l’intégration des trois pôles, psychologique, médical, social, qui est une caractéristique saillante des soins de première ligne ?
L’approche des problématiques relevant de la santé mentale s’entend dès lors comme une histoire, une narration, qui se raconte à trois (trois instances, trois fonctions, psycho-médico-sociales) en vue d’élaborer une priorité dans l’ordre des besoins. Cette narration clinique est elle-même, le cas échéant, un prélude à l’élaboration du projet d’accompagnement transdisciplinaire qui fait la spécificité des soins de santé de première ligne.
Quand la mondialisation nous rend fous. Pour une écologie sociale.
Déclaration de Lyon, Congrès des Cinq Continents, 22-10-2011 La mondialisation Une idéologie se construit où seule l’initiative individuelle devient le pivot de la richesse des nations comme de leur malheur. La dérégulation domine le monde par la cupidité sans contrôle de ceux qui sont aux manettes. Les effets psychosociaux Le qualificatif psychosocial souligne l’interaction normalement indissoluble entre ce qui revient à la part du sujet et ce qui revient à la vie sociale. En ce sens, les effets de contexte, et en tout premier lieu celui de la mondialisation affectent simultanément le sujet individuel et le lien social. La santé mentale Au sein d’une société de plus en plus individualiste dans ses aspects à la fois promotionnels et atomisants, les effets psychosociaux concernent nécessairement la santé mentale de tous. La mondialisation nécessite une approche systémique et globale de la santé. Le mot précarité n’a pas seulement la signification négative qui lui est ordinairement attachée, synonyme d’incertitude, de risque de catastrophe, de pauvreté. L’état de précarité, dans un sens positif est antagoniste et complémentaire de l’autonomie. Dans cette perspective, on peut parler d’une saine précarité définie par le besoin d’un support social à tous les âges de la vie, dans la réciprocité de l’échange. Par rapport à la notion utile de vulnérabilité, celle de précarité a le mérite précieux, en cette époque individualiste, d’inclure l’autre, les autres, dans sa définition. La souffrance Les situations de précarité sont nécessairement ambivalentes en ce qu’elles produisent aussi bien de la sécurité et du plaisir que leur contraire. C’est pourquoi la souffrance est une réalité du sujet humain, sans préjuger de son avenir ; elle peut apparaître sur la scène sociale ou rester dans l’intériorité ; elle s’accroît lorsque les conditions de la confiance sont attaquées. L’écologie du lien social constitue l’horizon de la Déclaration de Lyon, son objectif : à quoi servirait de sauver la planète si les humains eux-mêmes disparaissaient en tant que chacun d’entre eux est un être social ? La vie sociale des êtres humains devient un enjeu majeur.
Documents joints
- Anne Gillet-Verhaegen, « La santé mentale en médecine générale : état de la question », Santé conjuguée 65, juillet 2013, p.14.
- Anne Lovell, Etude sur la surveillance dans le champ de la santé mentale, Rapport final, 2004, Institut de Veille Sanitaire.
- Congrès des Cinq Continents, Déclaration de Lyon : Quand la mondialisation nous rend fous, pour une écologie sociale, 22-10-2011.
- Anne Lovell, Ibid. p.12.
- Elle est développée dans l’intervention qu’a faite Edouard Delruelle lors d’un colloque organisé par la Fédération des maisons médicales : http ://www.maisonmedicale.org/Un-monde-soi-disant-fou.html
- Voir les notions de « force convocatrice des familles à détresses multiples » et d’« activation des intervenants » utilisées dans la «Clinique de Concertation» présentée dans l’article intitulé La position du mulet.
- Jean Furtos, Les Cliniques de la précarité. Contexte social, psychopathologie et dispositifs, Elsevier Masson, 2008 .
- Dany Robert-Dufour, « La condition subjective à l’ère de l’économie de marché », septembre 2001, paru dans Santé conjuguée 20, avril 2002, p.33.
- Jean-Pierre Lebrun, « Guérir le social ? », Santé conjuguée 20, avril 2002, p.45.
- Madeleine Moulin, « Souffrance du lien social, souci constant, souci croissant ? », Santé conjuguée 19, janvier 2002, p.36.
- Nous pouvons, en l’occurrence, traduire surveillance, terme propre au langage de la santé publique (voir la discussion qui précède), par prise en compte ou, mieux, par vigilance, signifiant pensé par Jean Oury et la psychothérapie institutionnelle.
- Op. cit. p.6. p. 25 p. 30
- «le diagnostic, une voie vers une narration collective.»
- Anne Lowell, op. cit. p.23. Le diagramme ici représenté est une adaptation personnelle de celui qui figure dans le travail d’Anne Lovell. Il émane de CIARLO JA, SHERN DL, TWEED DL et al. The Colorado Social health survey of mental health service needs. Evaluation and Program Planning, 1995 ; 15 :133-147.
Cet article est paru dans la revue:
Santé conjuguée, n° 70 - avril 2015
Les pages ’actualités’ du n° 70
La saga du numerus clausus
Changement de gouvernement, changement de politique ; le sujet brûlant du numerus clausus est remis ces derniers temps à l’ordre du jour. Le climat est… glacial : en effet, le nombre de parties prenantes est important(…)
Mind the robots !
La marchandisation des soins se cache parfois derrière un masque séduisant… mais à l’intergroupe liégeois des maisons médicales, on a l’oeil vif, l’esprit suspicieux et la curiosité tenace. Histoire d’une enquête démontant la stratégie commerciale de(…)
Visiteurs indépendants : éclaireurs de la prescription rationnelle
Depuis 2007, des ‘visiteurs indépendants’ fournissent aux médecins généralistes une information globale et scientifiquement validée sur l’ensemble des soins possibles pour une pathologie donnée. Pour Santé conjuguée, Thierry Wathelet avait alors rencontré une des premières visiteuses(…)
L’avenir des soins de santé… Pensons « soins » mais aussi « santé »
En ces temps de préparation de budgets publics marqués du sceau de l’austérité rigoureuse ou, subtilité sémantique, de la rigueur austère, les médias font écho quasi quotidiennement à des prises de position sur l’avenir de la(…)
Chapitre 1
Santé mentale en première ligne des soins, un modèle pluridimensionnel
Les travailleurs pluridisciplinaires de la première ligne perçoivent-ils toujours le bien-fondé de leur place centrale dans l’accueil, la prévention et le suivi des problèmes de santé mentale ? Pas assez sans doute… Vanni Della Giustina ouvre(…)
Santé et maladie : un couple indissociable
Selon les observations faites par l’Organisation mondiale de la santé, 25 % des gens souffrent d’un trouble mental au cours de leur existence et ce chiffre doublera probablement d’ici 2020. La santé mentale représente donc un(…)
Diagnostic : étiquetage ? Réflexions sur le tableau de bord des maisons médicales
Pour beaucoup de soignants, la santé mentale semble un peu « à part » dans le champ de la santé, notamment car elle touche directement à la personnalité des gens ; il leur apparaît souvent plus(…)
Soignants entre marteau et enclume
Le travail peut rendre malade ; le chômage aussi et même les politiques d’activation. Que peuvent faire les médecins pour les personnes qui en arrivent à l’impasse ? Réflexions de Frédérique Van Leuven.
Le diagnostic : vers une narration clinique collective
Trouver un langage commun aux questions de santé mentale : une question ancienne et inépuisable… qui prend des accents particuliers dans une équipe pluridisciplinaire souhaitant que le langage se mette au service de l’approche globale, intégrée,(…)
‘MMPP’ : une médicalisation, à quel prix ?
En 2011, le FOREM définissait une nouvelle catégorie de chômeurs, les ‘MMPP’ : soit les personnes présentant des problèmes de nature médicale, mentale, psychique ou psychiatrique. Frédérique Van Leuven a vivement réagi à l’époque, exposant de(…)
Santé mentale en première ligne de soins, un modèle pluridimensionnel
Les travailleurs pluridisciplinaires de la première ligne perçoivent-ils toujours le bien-fondé de leur place centrale dans l’accueil, la prévention et le suivi des problèmes de santé mentale ? Pas assez sans doute… Vanni Della Giustina ouvre ce dossier(…)
Chapitre 2
Approche communautaire en santé mentale : c’est possible !
Développer une approche territoriale et communautaire : la bonne voie pour naviguer entre la rationalité gestionnaire, les enjeux politiques et les défis humains ? Peut-être bien, si l’on en croit Anouck Loyens : elle nous raconte(…)
Territoire et milieu de vie : une approche communautaire de la santé mentale
Ne pas se limiter aux savoirs spécialisés : voilà sans doute une bonne manière d’améliorer la santé mentale. En s’appuyant, à côté des soins, sur tout ce qui contribue au bien-être : le milieu de vie(…)
Approche communautaire : quand le désert devient fertile
Le manque de ressources est souvent désespérant, mais il peut aussi développer l’imagination : Latifa Sarguini nous raconte comment sa maison médicale a suscité la création d’un réseau à partir de pas grand-chose. Ou plutôt, à(…)
Continuité des soins ambulatoires à long terme : sur la piste du référent
Pas facile de suivre une personne à long terme en ambulatoire, de manière cohérente et respectueuse pour chacun : bien placés pour le savoir, des membres de l’association Similes ont mené un travail de réflexion –(…)
La position du mulet… de l’importance du niveau politique dans la mise en place d’un travail de réseau
Vanni Della Giustina aborde ici la ‘Clinique de concertation’, soutenue par Jean-Marie Lemaire, psychiatre et formateur à Flémalle. Cette approche, c’est qu’elle permet de réintroduire le pôle ‘politique’ trop souvent oublié (ou perçu comme dangereux) par(…)
Santé mentale à La Perche : une approche communautaire
Située à quelques encablures de la célèbre Barrière de Saint-Gilles, le collectif de santé La Perche vit depuis longtemps en grande proximité avec son quartier. Elle n’a jamais mis les questions de santé mentale entre parenthèses(…)
De la pertinence du f(l)ou
Définir, structurer, organiser : c’est une nécessité pour tous les systèmes humains – et les systèmes de santé n’y échappent pas. Mais l’être humain écrira toujours dans les marges… A partir d’une histoire très simple et(…)
Entre révolte et lien social
Pauvreté, problèmes psycho-sociaux, cercles vicieux… Comment les intervenants peuvent-ils éviter la lassitude ? Peut-être en changeant de lunettes : telle est l’expérience qu’Anouck Loyens raconte ici, après s’être initiée à l’approche anthropologique dans le cadre d’une(…)
Chapitre 3
Les soins primaires de santé mentale : importance et composantes clé pour l’optimisation des services
La Belgique n’est pas la seule à vouloir réformer son système de soins en santé mentale. Beaucoup de ceux qui s’y attellent ailleurs constatent l’importance de la première ligne, de la pluridisciplinarité, du travail en réseau.(…)
Réforme de la psychiatrie et milieux de vie : enjeux
Les réformes en santé mentale initiées dans divers pays européens portent toutes en elles une volonté politique de désinstitutionalisation. Toutefois, pour les auteurs de cet article, il importe de questionner l’application sur le terrain de ces(…)
‘Psy 107’ : une réforme à la hauteur de ses ambitions ? Regards croisés
Depuis 2010, la réforme belge des soins de santé mentale ‘psy107’ est mise en oeuvre dans tout le pays. Va-t-elle métamorphoser le paysage, mieux répondre aux besoins des usagers ? Marinette Mormont a fait le point(…)
Réforme ‘psy 107’ : une invitation pour les maisons médicales ?
Reconnues pour leur travail pluridisciplinaire et en réseau, les maisons médicales sont sans doute des partenaires tout indiqués pour prendre part aux réseaux qui se construisent, ici et là, dans le cadre de la réforme des(…)
Psy107 à Liège : un machin de plus ou une occasion à saisir ?
Une action pour améliorer la santé mentale ne peut être efficace que s’il existe une réelle articulation entre les différentes interventions, généralistes et spécialisées, mais aussi avec l’entourage et le milieu de vie de la personne.(…)
Une équipe mobile à Bruxelles
HERMESplus est, à côté du projet mené sur l’Est de Bruxelles, l’un des deux projets bruxellois mis en place dans le cadre de la réforme de la psychiatrie. Particularité principale : l’initiateur n’est pas un hôpital(…)
Les maisons médicales à l’ère du ‘psy 107’
La réforme ‘psy 107’ n’a pas fini de faire parler d’elle ! Quelle place ont les maisons médicales dans cette réforme, quelle place veulent-elles y prendre, dans quelles limites, avec quels moyens ? Réflexions d’Olivier Mariage(…)
Réforme de la psychiatrie : pour une culture en invention
La réforme en santé mentale modifie les dispositifs de soins ; va-t-elle pour autant désinstitutionnaliser la folie mentale ? Là se situe la question fondamentale aux yeux d’Yves-Luc Conreur, qui nous invite à bousculer les évidences(…)
La réforme en santé mentale nécessite-t-elle une révolution ?
Réformer sans trop bousculer le modèle hospitalocentrique ? Ou renverser résolument la pyramide en mettant la première ligne au centre ? Les auteurs de cet article questionnent la réforme ‘psy107’, à partir de leur pratique en(…)