Regards croisés entre le Portugal et la Wallonie
Dr Alexandra Sousa, Dr Jean-Luc Belche
Santé conjuguée n° 73 - décembre 2015
En 2013, le Dr Wim van Lerberghe, alors professeur à l’Instituto de Higiene e Medecina Tropical de Lisbonne1, invitait des professionnels de santé wallons à visiter le système de santé portugais, notamment les unités de santé de famille (USF-Unidade de Saude Familiar)2. Un an plus tard, un jeune médecin généraliste portugais quittait ce système pour intégrer une maison médicale à Liège. Les auteurs de cet article ont donc fait le même trajet, dans deux directions opposées mais avec une volonté commune : découvrir quelque chose de nouveau, de mieux peut-être, qui interpelle et dépasse les modèles connus.
Le système de santé portugais : un peu d’histoire
Un petit regard en arrière permet de mieux comprendre la situation actuelle au Portugal. Avant les années 70, le système de santé était très fragmenté ; il fonctionnait dans une logique libérale. Mais les profondes transformations vécues durant les dernières décennies ont fortement conditionné les politiques de santé. Tout commence avec la Révolution des œillets en avril 1974 : la démocratisation résultant de ce moment historique oriente les priorités sur de nouvelles politiques sociales, telles que la reconnaissance du droit à la santé pour tous les citoyens. Les conditions sont dès lors propices à l’établissement d’un service national de santé : celui-ci se met en place en 1979. Inspiré du modèle anglais, le service national de santé portugais semble la réponse la plus adéquate au besoin de services de santé gratuits assurant une large couverture : l’État assume ainsi sa responsabilité, inscrite dans la Constitution, en matière de protection de la santé. Les activités de première ligne sont au départ centrées sur des missions de santé publique ; elles s’élargiront plus tard aux activités de médecine générale. En 1985, le Portugal entre dans la Communauté économique européenne et gagne une stabilité politique et économique sans précédent depuis la révolution. Une proportion croissante de la richesse du pays est attribuée à la santé, via le service national de santé. On assiste à une régionalisation des services, avec une coordination centrale, ainsi qu’à une tentative de séparer l’exercice privé et public de la médecine. L’introduction de tickets modérateurs en 1990 – sauf pour certains groupes cibles comme les populations précarisées – marque un changement de vision sur la gestion du service national de santé : le service national de santé « gratuit » devient un service national de santé « tendanciellement gratuit ». Après 10 ans, différents projets expérimentent une réorganisation des soins de santé primaires visant à développer des formes de gestion plus flexibles et autonomes. L’évaluation est positive, et ces expériences stimulent l’adoption de systèmes de rémunération associés à la performance, ainsi que de nouveaux modes de contractualisation. Elles font aussi croître les exigences en matière de critères de qualité et de systèmes d’information. Le financement augmente parallèlement à l’augmentation de la qualité demandée, et le système finit par être confronté à des problèmes de soutenabilité financière : c’est une des raisons qui a suscité, en 2005, la grande réforme des services de soins de santé primaires – ceux-ci restant considérés comme la base du système. Dans le cadre de cette réforme, les centres de santé publics créés dans les années 70 sont invités à devenir des unités de santé familiale (USF), à certaines conditions et selon deux modalités différentes (USF type A et type B) décrites ci-dessous.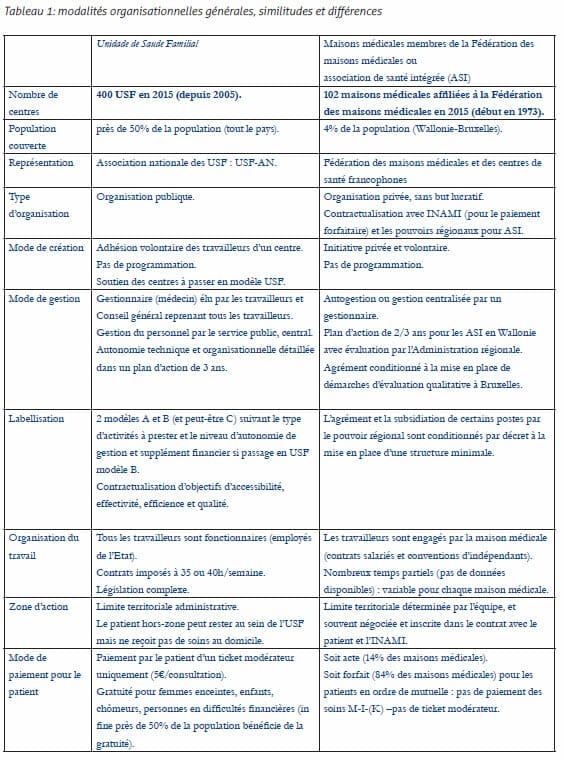
Le sens d’une rencontre
Les USF et les maisons médicales membres de la Fédération des maisons médicales ont beaucoup de points communs3, comme on le verra dans les tableaux présentés en page précédente et suivante ; au moment où ces structures font chacune face à des contraintes particulières, l’analyse de leurs spécificités offre des enseignements utiles à la réflexion sur l’organisation de la première ligne de soins. Le système de santé portugais est souvent cité en exemple : il est classé parmi les meilleurs au monde et la première ligne de ce système est considérée comme une des plus performantes. Les USF offrent des soins à plus de la moitié de la population (environ 500.000 personnes). Mais le Portugal affronte une crise financière qui place le pays dans une situation difficile. Cette situation fait peser de fortes contraintes sur le système de santé. En Belgique francophone, le nombre de pratiques de groupe pluridisciplinaires augmente, mais elles sont très hétérogènes étant donné les lacunes du cadre organisationnel. En effet, si les pouvoirs régionaux peuvent agréer les associations de santé intégrées (ASI) en fonction de critères établis par décret, ceci n’empêche pas des professionnels de se regrouper sur de tout autres bases – et de se nommer « maison médicale » : l’appellation n’est pas déposée et elle peut donc recouvrir des pratiques très hétérogènes. En effet, la question de la labellisation des pratiques se pose au sein de la Fédération des maisons médicales, au moment où la régionalisation des soins de santé permet de définir des pistes de développements futures.Similitudes et différences
La comparaison entre les USF portugaises et les associations de santé intégrées belges sont présentées en page précédente et suivante en deux tableaux : le premier porte sur les modalités organisationnelles générales, le second sur les pratiques. Public et privé : des modes de gestion différents Le modèle USF portugais est clairement défini, avec une gradation de la reconnaissance en fonction de critères organisationnels et d’un système pay-for-quality. En Belgique francophone, les pouvoirs régionaux donnent un agrément aux associations de santé intégrées (ASI) en fonction de critères précisés par décret4. Les USF sont des structures publiques : les travailleurs, y compris les médecins, sont des fonctionnaires de l’Etat travaillant en tant que salariés dans le système de santé national, qui est public et financé par les impôts au bénéfice de tous. En Belgique, la médecine générale repose sur une pratique libérale et les maisons médicales sont des initiatives privées. Le lien des maisons médicales avec l’Etat concerne principalement le mode de rémunération (forfait ou acte) avec l’INAMI et la reconnaissance en tant qu’association de santé intégrée par les pouvoirs régionaux. La Fédération des maisons médicales prône l’autogestion ; ce type d’organisation est mis en pratique selon des modalités variables dans les maisons médicales affiliées. Tous les aspects de la gestion sont présents dans chaque centre : il y a peu de mutualisation entre différentes structures. Au Portugal par contre, la gestion des centres de santé est centralisée ; toutefois la réforme de 2005 a introduit, en échange de la contractualisation en tant qu’USF, un certain degré de décentralisation décisionnelle et d’autonomie au niveau de la gestion financière. La marge de manœuvre reste cependant limitée, même dans les USF de type B ; par exemple, l’engagement d’un nouveau travailleur est une décision centrale, qui ne prend pas en compte l’avis de l’équipe. La mutation des centres publics pré-existants vers le modèle USF A ou B (réforme de 2005) n’est pas imposée et nécessite une adhésion volontaire des travailleurs des structures. La proposition a été massivement suivie : 10 ans après la réforme, environ 400 USF couvrent près de la moitié de la population portugaise, avec un ancrage principalement urbain. Situation toute différente en Belgique : près de 40 ans après l’ouverture de la première maison médicale, les territoires wallon et bruxellois ne comptent qu’une centaine de maisons médicales, couvrant 4% de la population.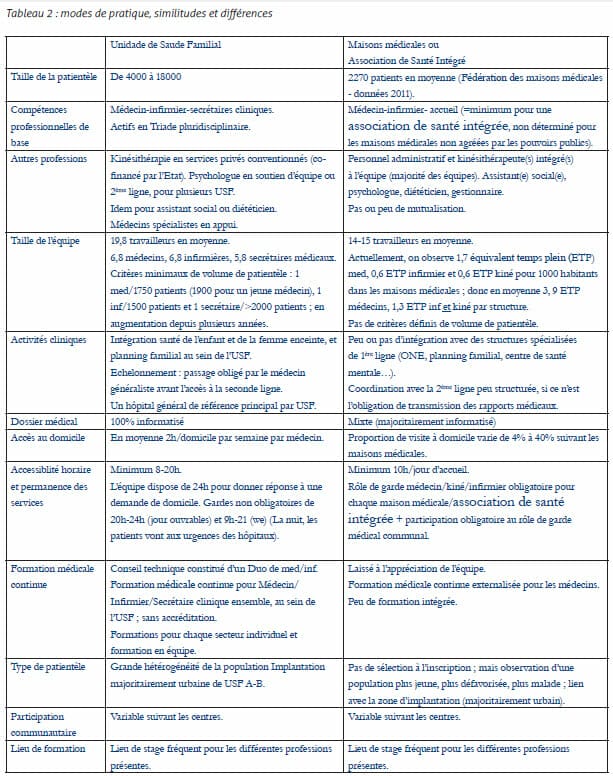
Modes de financement L’enveloppe financière totale par USF de type B augmente selon le type d’activités réalisées et l’atteinte d’objectifs pour certains indicateurs ciblés ; prévention, suivi de patients diabétiques, activités de planning familial, suivi de grossesse suivant les recommandations, suivi d’un enfant lors de sa première année… Ce système de pay for performance bénéficie à tous les professionnels. Les centres peuvent recevoir des suppléments, associés à un créneau horaire d’ouverture élargi, à la taille de la patientèle ainsi qu’à son âge (facteur de pondération 2,5 pour les personnes de plus de 75 ans). La situation est différente en Belgique ; si le forfait bénéficie aussi d’une certaine forme de pondération, celle-ci est principalement reliée à des caractéristiques médicales et sociales de la population inscrite et non au type d’activités réalisées. Quelle intégration des soins ? Les USF reposent majoritairement sur une équipe plus étoffée et des zones d’action plus étendues que les maisons médicales ; en parallèle, le nombre de travailleurs est plus élevé, avec des équipes avoisinant 20 personnes. Il existe cependant dans les maisons médicales belges des équipes de taille équivalente pour une patientèle plus réduite : en effet, la Belgique autorise le temps partiel contrairement au Portugal, et les travailleurs de maisons médicales choisissent souvent cette formule5. La triade professionnelle médecin-infirmier-secrétaire clinique est à la base des USF. Chaque patient dispose d’une combinaison fixe de soignants qui le connaissent et qui se connaissent. Cela permet de développer une dynamique de travail spécifique à chaque équipe, basée sur la confiance et la connaissance interpersonnelle et interprofessionnelle, ce qui facilite la coordination clinique. Des programmes de formation continue partagée viennent compléter ce travail d’équipe. En Belgique, bien que la formule pluridisciplinaire existe depuis le début des maisons médicales, l’interdisciplinarité ou la coprofessionnalité, (la confusion des termes employés est symptomatique de sa faible pénétration) piétinent au stade de « projets pilotes » ou de discussions plus ou moins animées, sans arriver à une structuration plus importante dans les centres ou dans le cadre légal général de chaque profession. On remarquera que les USF ne disposent pas d’autres professionnels de 1ère ligne que les médecins et infirmières, contrairement aux maisons médicales ; celles-ci, complètent souvent leur équipe de base (Médecin-Kiné-Infirmier-Accueil) par d’autres professionnels en contact direct avec le patient. La voix choisie au Portugal est plutôt l’intégration avec le réseau existant que la re-création du réseau en intra-muros. La 1ère ligne de soins portugaise a une réelle place au sein du système : sa complémentarité avec les structures spécialisées est reconnu et indiscutable. Les activités de soins développées au sein des USF sont définies dans un panier minimal de soins. Elles reprennent toutes des activités caractéristiques de la première ligne de soins qui ont, depuis plusieurs années, quitté les cabinets de consultation du médecin généraliste belge : suivi des nouveau-nés, suivi de grossesse… En Belgique, ces activités ont été organisées en services ad hoc (Office National de l’Enfance, planning familial) et institutions assez hermétiques au partage d’informations avec le médecin généraliste. Alors que le débat fait rage dans le milieu de la médecine générale belge, il est intéressant de remarquer que la permanence de soins au Portugal repose sur une accessibilité augmentée des USF en journée (jusque 20h), des gardes non obligatoires jusque minuit et le recours aux urgences hospitalières pour la nuit profonde pour des cas triés à la source par des infirmiers spécialisés. La qualité face aux politiques d’austérité Le modèle portugais d’organisation de la 1ère ligne de soins a souvent été montré en exemple pour les autres systèmes de santé : meilleurs résultats pour un coût moindre. En 2014, le Portugal dépensait 2037 euros par habitant pour la santé ; la Belgique, 5093 – avec une espérance de vie comparable. La situation financière du Portugal a apporté son lot de mesures correctrices, dictées de près ou de loin par la Troïka (Fonds monétaire international – Banque mondiale – Union européenne), et le système de santé n’a pas échappé à la pression. Il a été demandé – surtout imposé – aux USF et à leurs soignants, de réaliser des économies d’échelle : augmentation des patientèles par soignant (avec le même salaire) et donc diminution du temps de consultation par patient (une consultation de médecine générale doit être réalisée en 7 minutes). De plus, les termes de la contractualisation avec l’Etat permettant la création de nouvelles USF de type B (avec reconnaissance fiancière) ont été durcis, avec une hausse des exigences pour les équipes demandeuses : elles doivent fournir des garanties organisationnelles et des résultats significatifs avant que leur candidature ne soit prise en compte pour bénéficier des valorisations financières.
Leçons à tirer
Les USF et les maisons médicales ont le même ADN : une équipe pluridisciplinaire de soignants de 1ère ligne, travaillant avec une liste de patients attribués (pour les maisons médicales, via le forfait ou le Dossier médical global), assurant les soins de santé primaires sur une zone déterminée. Les similitudes sont nombreuses, mais les divergences sont marquantes et la comparaison interpelle. Certaines différences s’expliquent par la structuration des systèmes de santé qui les chapeautent : la 1ère ligne de soins portugaise est incontournable et les USF offrent un panier minimal de soins complets, en articulation avec les structures hospitalières. En Belgique par contre, alors que tout le monde s’accorde sur la pertinence des systèmes de santé basés sur les soins de santé primaire, le système existant reste « faible » : la pratique en 1ère ligne est en majorité soliste et monodisciplinaire, la pratique au forfait est minoritaire, la 1ère ligne de soins n’est pas une porte d’entrée reconnue dans le systéme de santé et son champ d’action est amputé par d’autres services de 1ère ligne, axés notamment sur la prévention (et la plupart du temps fonctionnant avec des médecins généralistes !). Les maisons médicales sont le (presque) parfait contrepoids de cette médecine générale, et en ce sens elles se rapprochent des USF. Mais elles doivent composer avec des éléments structurels du système de santé qui ne mettent pas leur pratique en valeur. Au Portugal, la réforme de 2005 a représenté une certaine forme de libéralisation du système, avec une autonomie des équipes négociée ; l’explosion du nombre d’USF dès 2005 laisse penser que cela répondait à un besoin des travailleurs de santé fonctionnaires. Le mouvement inverse s’observe en Belgique : des centres de santé (presque) totalement libres sont nés de manière spontanée, et le service public tente d’y apposer un cadre réglementaire minimal (par le biais de la reconnaissance ASI). Cette réglementation « à posteriori » rencontre, au sein des maisons médicales existantes, et peut freiner les travailleurs tentés de choisir ce modèle d’organisation. Au Portugal, le système de paiement à la performance a favorisé l’adoption du modèle USF de type B qui valorise financièrement les équipes et les travailleurs. Pour y accéder, les USF doivent compiler une quantité importante d’informations, qui vire presque à l’excès… En Belgique, les trajets de soins, la formule DMG+, etc. sont les premières manifestations du système paiement à la performance. Le risque inhérent à ce systéme de rétribution est la tentation de concentrer la pratique clinique sur les activités de soins entraînant une valorisation financière, et de délaisser les autres ; le choix des indicateurs à atteindre est donc une question cruciale pour éviter cette dérive. L’USF est un modèle déposé, cadré et défini par une réglementation claire. Ce n’est pas le cas en Belgique ; dès lors, quand des habitants de Libin, Verviers, Seraing, Charleroi ou Bruxelles parlent de « maison médicale », ils ne parlent pas de la même chose. Dans quelle mesure l’absence de cadre clair pour la définition d’une « maison médicale » a-t-elle joué un rôle dans la faible adhésion des travailleurs et des patients à ce modèle présent chez nous depuis plus de 40 ans ? Cela devrait nous pousser à définir les éléments majeurs qui représentent les spécificités des maisons médicales affiliées à la Fédération des maisons médicales ; en ce sens, le projet LABEL vise à renforcer l’identité des maisons médicales et à donner au mouvement une visibilité centrée sur la qualité6. D’autres points saillants de la comparaison peuvent nous interpeller et nous mettre en action, en tant que travailleurs impliqués dans la gestion des maisons médicales. Ainsi, la gestion des USF est centralisée par défaut et décentralisée à partir d’un niveau d’exigence défini à atteindre ; dans les maisons médicales, la gestion est, par défaut, interne, peu ou pas professionnelle. La mutualisation entre structures en est à ses premiers pas dans certains intergroupes ; elle pourrait porter sur certains aspects de la gestion (gestion des contrats ou du parc informatique) ou des soins (compétences spécifiques en kinésithérapie par exemple). Cela permettrait une économie d’échelle et un allègement du temps passé en gestion sans pour autant nuire à la mission première de prestation de soins. La professionnalisation de la fonction de gestionnaire est aussi en voie d’organisation en Belgique avec la création d’une filière de formation spécifique (Master en management des entreprises sociales à l’université de Liège par exemple) ; une proportion croissante d’équipes y font appel. La lourdeur de l’autogestion et/ou la faible professionnalisation qui peut parfois l’accompagner ne doit pas en faire oublier les vertus. La question de l’étendue des compétences décentralisées et du pouvoir de décision des travailleurs peut aussi s’enrichir de l’exemple portugais. Ce dernier nous enseigne que, quand la gestion n’inclut pas ou peu les travailleurs ou est totalement coupée des réalités qu’ils vivent, elle est contre-productive voire toxique. Dans les USF, la titularisation des patients est forte et repose sur une triade de 3 professionnels développant des complémentarités fonctionnelles au service d’un patient. Dans nos maisons médicales, c’est plutôt le manque de personnalisation du soin qui est souvent dénoncé et associé à la pratique de groupe au forfait par les défenseurs de la pratique soliste à l’acte et par une partie du grand public. Une meilleure communication sur ces aspects est probablement nécessaire ; mais des mesures structurelles devraient aussi être mise en place pour favoriser la « titularisation » d’une patientèle parfois plus fidélisée à la maison médicale qu’à l’un de ses soignants. Il reste une autre leçon à tirer de l’exemple portugais et de son évolution récente dans le contexte de la crise économique. Le modèle USF ayant prouvé son efficience (qualité/coût), il a été mis sous pression dans le but de réaliser des économies d’échelle : on en demande plus avec le même dispositif de base. Les soignants sont placés dans des conditions de travail critiques qu’il leur est difficile de supporter dans la durée : il s’ensuit un risque majeur de diminution de la qualité de soins. Victime de son succès, l’USF est actuellement même en danger pour des raisons économiques. Ou comment casser (ou se faire casser) son plus beau jouet… Les maisons médicales ont encore un potentiel de développement et d’innovation important qui pourrait s’inscrire dans la voie empruntée par les USF : les leviers sont nombreux… mais plutôt aux mains des décideurs politiques. Il est dès lors primordial de défendre notre modèle, dont les nombreuses vertus sont bien reconnues. A l’heure où la régionalisation des soins de santé s’opère, il existe une chance inédite de redéfinir un projet global et ambitieux pour les soins de santé, notamment la place de la 1ère ligne de soins dans le système de santé. Chaque structure garde aussi une marge de manœuvre importante pour améliorer le fonctionnement des pratiques et continuer à jouer le rôle novateur qui a caractérisé les premières maisons médicales dans le sillon du Groupe d’Etudes pour Réforme de la Médecine.Les membres adhérents doivent répondre concrètement et simultanément, à chacun des quatre premiers critères suivants :Chacun des membres adhérents bénéficie d’une seule voix délibérative. Membres effectifs Les membres effectifs doivent en outre répondre aux cinq critères supplémentaires suivants :
- L’adhésion formalisée de l’ensemble de l’équipe à la charte et aux statuts de la Fédération des maisons médicales ;
- Un travail en équipe pluridisciplinaire non hiérarchisée constituée de minimum trois personnes y ayant le même pouvoir de décision, dispensant des soins de santé de première ligne globaux, intégrés, continus et accessibles ;
- Un engagement concret dans la recherche et/ou l’expérimentation d’un mode de financement optimal des travailleurs de santé de première ligne, et dans la recherche d’une meilleure répartition des ressources de l’équipe, le plus justement possible partagées entre tous les travailleurs dans une perspective autogestionnaire ;
- Une option claire en faveur de la réappropriation de la santé par la population, considérant la personne comme partenaire dans la gestion de sa santé.
- Etre constitué en asbl ;
- Un engagement concret de l’équipe dans les luttes sociales en rapport avec la santé ;
- Un travail concret dans le domaine de la promotion de la santé ;
- La collaboration à un travail collectif d’évaluation ;
- L’autonomie de l’équipe soignante quant à ses choix idéologiques et à la détermination de ses objectifs.
Documents joints
- Egalement ancien chef de département à l’Institut de médecine tropicale d’Anvers et directeur à l’Organisation mondiale de la santé du département sur la recherche en systèmes de santé.
- Cette visite était encadrée par Wallonie Bruxelles International.
- Pour que les comparaisons présentées ici aient du sens, nous ne considérons dans cet article que les structures reconnues par la Fédération des maisons médicales.
- Rappelons que d’autres types de regroupements professionnels existent sous l’appellation « maison médicale » mais que nous ne considérons dans cet article que les structures reconnues par la Fédération des maisons médicales.
- Par exemple la maison médicale Saint-Léonard compte près de 21 travailleurs pour 2400 patients, avec seulement 5 temps-plein dont 3 pour des soignants.
- http://www.maisonmedicale.org/-Label-.html
Cet article est paru dans la revue:
Santé conjuguée, n° 73 - décembre 2015
Les pages ’actualités’ du n° 73
L’énergie, vecteur d’accompagnement social
Fondamental pour la santé physique et mental, l’accès à l’énergie s’est vu entravé par la libéralisation des marchés en 2007. La Fédération des services sociaux a vite perçu la nécessité d’accompagner les familles précarisées ainsi que(…)
L’e-cigarette : autre voie vers le sevrage ou nouvel avatar du tabagisme ?
Une nouvelle directive européenne, bientôt mise en application, libéralise la commercialisation des cigarettes électroniques contenant de la nicotine, jusqu’ici vendues uniquement en pharmacie. C’est à partir d’une préoccupation pour les seniors que l’auteur de cet article(…)
Maisons médicales sur réseau social ? Quête de sens et vigilance
A l’instar d’autres structures du champ de la santé (plannings familiaux, hôpitaux ou même services de santé mentale), plusieurs maisons médicales ont aujourd’hui leur propre page sur facebook. Cette pratique récente, et l’utilisation plus globale des(…)
Santé mentale : la réforme se poursuit
Depuis ses débuts en 2010, la réforme en psychiatrie ‘psy 107’ a déjà été largement abordée dans Santé conjuguée. Rappelons qu’elle répond à des directives de l’Organisation mondiale de la santé recommandant la désinstitutionnalisation, ce qui(…)
Regards croisés entre le Portugal et la Wallonie
En 2013, le Dr Wim van Lerberghe, alors professeur à l’Instituto de Higiene e Medecina Tropical de Lisbonne, invitait des professionnels de santé wallons à visiter le système de santé portugais, notamment les unités de santé(…)
L’économie peut-elle ouvrir une voie pour le changement social ?
Le projet politique du mouvement des maisons médicales sous-tend l’idée d’un nécessaire changement social. Ce qui est notamment mis en cause dans la Charte des maisons médicales, c’est « un système économique qui propose le libéralisme comme(…)
Chapitre 1 - L’architecture de l’hôpital
L’architecture de l’hôpital
L’architecture hospitalière est devenue un secteur en soi. Au salon soins&santé, à Namur, les bureaux d’architectes spécialisés sont présents, rencontrent leurs clients, et discutent avec les fournisseurs de matériel qui déterminent les évolutions. Lors de l’édition(…)
L’hôpital du passé et d’aujourd’hui : quels enseignements pour demain ?
Petite rétrospective de l’architecture hospitalière L’architecture de nos hôpitaux prend ses racines dans les hospices ou hôtels-Dieu du Moyen-Âge. Les premiers lieux de soins sont tenus par des religieux qui accueillent les moribonds, les nécessiteux et(…)
Patient et hôpital : l’hospitalité est (aussi) dans les murs
Quels sont les points de vue des patients sur les hôpitaux et leur bâti ? Accessibilité, accueil, cabinets médicaux… A l’occasion d’une journée des associations de patients organisée dans le hall d’un hôpital, nous avons interrogé(…)
Chapitre 2 - L’architecture du centre de santé intégré
L’architecture du centre de santé intégré
Les principaux critères de qualité du premier échelon se traduisent-ils dans nos réalisations architecturales ? Peut-on regarder le résultat en termes d’intégration ? Les différentes stratégies de santé trouvent-elles leur place dans les locaux ? Accessibilité : la localisation est-elle(…)
Ce qu’ils en disent
L’architecture enseigne. Les lieux nous parlent, ils donnent un sens à notre expérience. Il semblait évident de se demander quel sens les usagers de nos lieux de soin retiennent. Qu’est-ce qu’ils perçoivent ? Qu’est-ce qu’ils comprennent(…)
Le bâtiment : des normes et des valeurs
Depuis 2004, Bernadette Witters est inspectrice des associations de santé intégrée pour l’Administration wallonne. Cela fait une bonne dizaine d’année qu’elle parcourt le territoire wallon pour visiter les maisons médicales qui y sont disséminées. L’objectif :(…)
Architecture des centres globaux
Certaines maisons médicales sont intégrées dans des centres « multiagréments » proposant également un ou plusieurs autres types de services : centre d’action social globale, planning familial, service de santé mentale, service d’aide juridique, consultation pré(…)
L’architecte, artisan d’une santé globale
Les maisons médicales, à la frontière entre social et médical, ont besoin d’espaces qui leur ressemblent. L’architecte jongle avec la technique et l’esthétique pour apporter des réponses qui collent avec une certaine vision de la santé,(…)
Chapitre 3 - Lecture thématique
Lecture thématique
Nous avons choisi d’approcher l’architecture des lieux de soins selon notre grille de lecture, celle de l’échelonnement dans le cadre des soins primaires. Mais cette lecture procède d’un a priori conceptuel, voire d’une mystification. L’expérience qu’on(…)
Chapitre 4 - Conduite de projet
Conduite de projet
La préoccupation pour l’architecture émerge souvent quand une nécessité s’impose. On manque de place, ou les propriétaires souhaitent récupérer leur bien, ou on crée un nouveau service ou projet, ou on reçoit une injonction d’un pouvoir(…)
Partie I - Un questionnement introductif
Un questionnement introductif
C’est donc bien l’architecture de nos lieux de soins qui fait l’objet de notre réflexion. Tant l’architecture en tant que résultat, les bâtiments en eux-mêmes, que la démarche de leur conception et de leur réalisation. Néanmoins,(…)
L’architecture, levier pour la santé ?
L’architecture est soumise à des normes de plus en plus nombreuses et variées. Qu’est-ce que cela dit de notre manière de concevoir nos lieux de vie ? Normalisation de l’hygiénisme ? Médicalisation de l’architecture ? Quels en seraient les(…)
Partie II - Architecture des lieux de soins
Partie III - Perspectives
Lectures
Lectures
Les documents suivants ont alimenté ce dossier et peuvent être consultés si vous voulez en savoir plus : http://www.alterechos.be/alter-echos/lhabitat-legeren- finir-avec-la-brique-dans-le-ventre-2 Architecture hospitalière, magazine des acteurs de l’hôpital demain ; www.architecture-hospitaliere.fr/ Art&Build, Hôpitaux & soins de santé(…)


